Tumores Primitivos del Mediastino Anterior
TUMORES PRIMITIVOS DEL MEDIASTINO MEDIO Y POSTERIOR
TUMORES DE PULMÓN
Anatomía y desarrollo
En el embrión de tres semanas, una protuberancia del intestino anterior primitivo, aparece y se bifurca en los primordios bronquiales primitivos, derecho e izquierdo.
durante las dos semanas siguientes, tiene lugar la ramificación de estos primordios bronquiales en 10 tubos segmentarios en el lado derecho y 8 en el izquierdo.
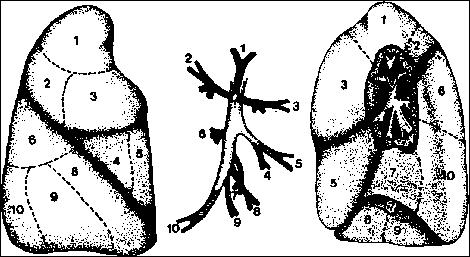
ANATOMIA SEGMENTARIA
Pulmón y bronquios derechos
Segmentos
| 1. Apical | 6. Superior |
| 2. Posterior | 7. Basal Medio |
| 3. Anterior | 8. Basal Anterior |
| 4. Lateral | 9. Basal Lateral |
| 5. Medial | 10. Basal Posterior |
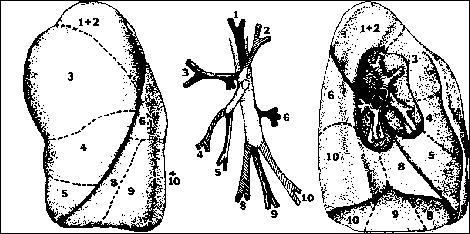
Pulmón y bronquios izquierdos
Segmentos
| 1. Apical | 6. Superior |
| 2. Posterior | 7. No existe en el pulmón izquierdo |
| 3. Anterior | 8. Basal Medio Anterior |
| 4. Superior | 9. Basal Lateral |
| 5. Inferior | 10. Basal Posterior |
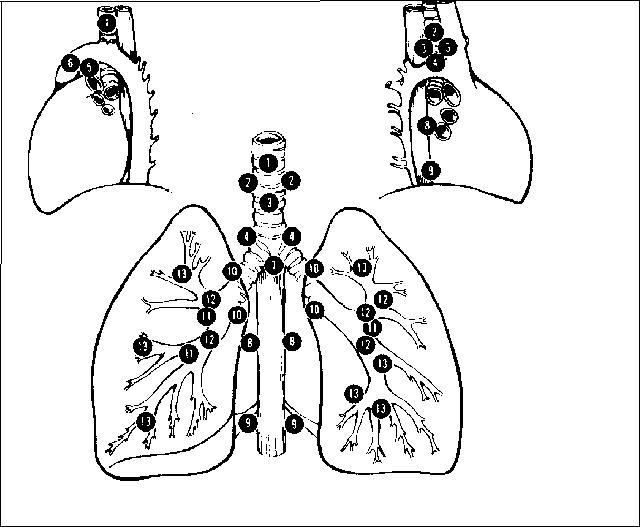
DRENAJE LINFATICO
Los vasos linfáticos son abundantes en el plano subyacente a la pleura visceral de cada pulmón, tabiques interlobulares, submucosa bronquial y tejido conjuntivo perivascular y peribronquial.
Los ganglios linfáticos que drenan los pulmones se dividen en dos grandes grupos, los ganglios linfáticos pulmonares y los mediastínicos, denominados ganglios N1 y N2 respectivamente.
| Ganglios N2 | Ganglios N1 |
| Ganglios mediastínicos superiores | 10. Ganglios hiliares |
| 1. Mediastínicos superiores | 11. Interlobares |
| 2. Paratraqueales superiores | 12. Lobares |
| 3. Pretraqueales y retrotraqueales | 13. Segmentarios |
| 4. Paratraqueales inferiores | |
| (Incluyen los ganglios de los ácigos) | |
| Aórticos | |
| 5. Subaórticos (Ventana aórtica) | |
| 6. Paraaórticos (Ventana ascendente o nervio frénico) | |
| Mediastínicos inferiores | |
| 7. Subtraqueales | |
| 8. Paraesofágicos | |
| 9. Del canal costovertebral |
CARCINOMA BRONCOGENICO
MANIFESTACIONES CLINICAS
Afecta pricipalmente a varones de 45 – 65 años, con incidencia máxima en los de 55 a 60 años.
No es tan rara la presentación en varones de menos de 45 años y en mujeres en la quinta década de la vida
Tos intermitente o cronica, 75% de los pacientes tienen tos como síntoma principal
Hemoptisis : presente en el 50% de los pacientes en forma de hilillos de sangre, es inusual la hemoptisis masiva
Dolor inespecífico y sordo en el tórax aunque no haya afección de la pared torácica
Dolor leve a intenso, localizado o de distribución radicular, cuando hay invasión pleural parietal o de pared torácica.
Fiebre, esputo purulento, sibilancias estridor, en neoplasias productoras de obstrucción bronquial
Ronquera por invasión del recurrente por metástasis ganglionares
Edema ocular
Prominencia de venas superficiales, por extensión directa a la vena cava superior o por compresión de la misma
Disnea por derrame pleural o por invasión del nervio frénico que produce parálisis diafragmática
Inapetencia , osteoartropatía pulmonar, hipocratismo digital.
MANIFESTACIONES EXTRAPULMONARES NO METASTASICAS DEL CARCINOMA BRONCOGENO
Más frecuentes en el carcinona de células en avena
Sindrome cushingoide: secreción de adrenocorticotropina ectopica demostrada en las células del tumor
Síndrome carcinoide: Carcinoma de células en avena, secreción de 5-hidroxitriptamina o 5-hidroxitriptofano.
Hipercalcemia: péptido similar a hormona paratiroidea, con mayor frecuencia en carcinomas de células escamosas
Ginecomastia por secreción ectópica de gonadotrofinas en pacientes con carcinomas
anaplásicos de células grandes.
Neuromiopatías carcinomatosas: incidencia de hasta el 15%, es manifestación de un síndrome parecido a la miastenia.
Diagnóstico y valoración clínica
Anamnesis minuciosa: Síntomas que dirijan la atención a los sistemas u órganos afectados, indagar si el paciente es fumador o convive con fumadores.
Examen completo en busca de ganglios.
Rx. Tórax
Tomografía lineal
Tomografía axial computada: la utilidad demostrada de la TAC en la valoracion del mediastino, ha disminuido las indicaciones de mediastinoscopía y revela además secundarismos extratorácicos.
TECNICAS GAMMAGRAFICAS PARA LA BUSQUEDA DE MTTS.
BIOPSIA en caso de duda, sobre posibles metástasis, antes de planear el tratamiento de la neoplasia primaria
Citología: hay que suponer que casi cualquier tipo de infiltrado, nódulo, masa o area atelectásica, puede ser cancer
Broncofibroscopía: estudio diagnóstico fundamental, 70 % de resultados positivos, incluyen estudios citológicos y de cepillado bronquial
Broncofibroscopía minuciosa a intervalos de 4 a 8 semanas, si hay citologia positiva, se descarta otro origen y el tumor sigue oculto
R.M.N.:contribuye a la localizacion del carcinoma oculto
Toracotomía exploratoria: 10% de los pacientes llegan a esta intancia en la investigación de una presumible neoplasia pulmonar.
CLASIFICACION PATOLOGICA DEL CARCINOMA DE PULMON
CARCINOMA PULMONAR DE CELULAS NO PEQUEÑAS
CARCINOMA DE CELULAS ESCAMOSAS: más frecuentes en los lóbulos superiores, son tumores de crecimiento lento, era el tumor mas frecuente, pero actualmente lo es el adenocarcinoma.
Metastatiza solo en fase tardía, se manifiesta como masa voluminosa central obstructiva, o como lesión periférica, en expansión con cavitación.
Pueden invadir ganglios bronquiales e hiliares por extensión directa.
Las neoplasias periféricas pueden producir invasión extensa de pared.
ADENOCARCINOMA: generalmente surge en bronquios subsegmentarios, distantes del hilio.
Tiene un crecimiento más rápido que el de los cánceres escamosos, y dan frecuentes metástasis en fase inicial.
Los pacientes sufren frecuente diseminacion vascular a cerebro y suprarrenales y con frecuencia es anaplásico, los cortes múltiples de areas separadas pueden indicar clasificación diferente lo que origina la designación de carcinoma adenoescamoso en el 46 % de los informes.
CARCINOMA BRONCOALVEOLAR: comportamiento biológico más favorable, a veces permanece localizado como un tumor periférico bien diferenciado.
Tiene en algunos casos células de origen bronquial y en otros, céulas de Clara atípicas de origen bronquiolar.
Las neoplasias localizadas resecadas tienen un índice de curación a cinco años de 50 a 75 %.
La variante difusa de este cáncer puede resultar de la diseminación aerógena y tiene pobre pronóstico, no hay antecedentes de tabaquismo en 30 % de los pacientes con este tipo raro de cáncer de pulmón.
CARCINOMA CICATRIZAL: surge en el sitio de neumopatías previas, aparece en el area donde cicatrizó una lesion, ej.: T.B.C.
Pueden ser adenocarcinomas o carcinomas de células bronquiolares, es frecuente el tipo celular mixto.
El sitio de afección predominante es el lóbulo superior.
CARCINOMA DE CELULAS PEQUEÑAS: anaplásico, a veces denominado carcinoma de celulas en avena, es una neoplasia muy maligna y de crecimiento rápido, que suele tener localización central, por su origen en un bronquio proximal.
Sufre diseminación en fase inicial por afección de ganglios hiliares y mediastinales, invaden estructuras locales y tienen diseminación hematógena.
Existen variantes celulares de localización periférica y de mejor pronóstico.
OTROS TUMORES PULMONARES
CARCINOIDE: son neoplasias neuroendócrinas con origen en las células de Kultchitsky. Guarda similitud histológica con los carcinoides de intestino delgado, una pequeña proporción de los carcinoides bronquiales envian metástasis a los ganglios
Regionales (10 % de los casos).
Crecen con lentitud y sobresalen a la luz bronquial dando signos y síntomas de obstrucción bronquial, son muy vascularizados y pueden producir hemoptisis.
Invaden cartílagos bronquiales, pared bronquial y en pocos casos dan invasión directa mediastínica.
Menos del 10 % se presentan con metástasis hepáticas.
Hay en estas neoplasias síndromes cushingoides atribuibles al tumor. La edad promedio de presentación es cercana a los 40 años.
Sus formas de presentación son:
atelectasia pulmonar
citologia de esputo(-)
El síndrome carcinoide es raro y puede ocurrir sin metástasis extratorácicas, se deben medir concentraciones urinarias de acido 5 hidroxiindolacético y sanguíneas de serotonina
El tratamiento es la resección.
TUMORES CON ORIGEN EN LAS GLANDULAS BRONQUIALES
CILINDROMA O CARCINOMA ADENOQUISTICO
TUMORES MUCOEPIDERMOIDES
Su localizacion es central, en bronquios cartilaginosos, el comportamiento varía de lo benigno a lo maligno, con metástasis regionales y distantes.
El tratamiento es la extirpación con linfadenectomía y tiene un relativo buen pronóstico.
CARCINOSARCOMA: menos del 1% de las neoplasias pulmonares. Incluye componentes epiteliales y mesenquimatosos.
Se pueden localizar en la periferia o en bronquios proximales, presente aun en niños, es más frecuente en fumadores, en la 6ª década de la vida.
Tratamiento: resección curativa, los pacientes afectados de esta neoplasia, tienen una mediana de sobrevida de un año.
SARCOMAS: Sarcomas, tumores de origen reticuloendotelial, leiomiosarcomas, linfosarcomas, constituyen menos del 1 % de las neoplasias pulmonares.
TUMORES BENIGNOS: hamartoma o condroadenoma, papiloma.
NODULO PULMONAR SOLITARIO
Es una densidad anormal de hasta 4 cm de diámetro, de forma redondeada u ovoide, rodeado por tejido pulmonar en la Rx; sin cavitaciones ni infiltrados.
Pueden haber puntos excéntricos de calcificación, no se consideran nódulos solitarios las lesiones calcificadas totalmente o con calcificaciones concéntricas.
MALIGNIDAD GLOBAL DEL 76%: pueden ser cánceres primarios o metástasis silenciosas.
Conducta ante un nódulo pulmonar solitario:
Ver Rx. Anteriores, hacer diagnóstico diferencial con hamartoma, granuloma, fístula arteriovenosa o infarto pulmonar, tumores benignos y tumores malignos
Tienen un alto índice de resultados falsos negativos.
Se obtienen resultados satisfactorios con la resección
Se debe mantener conducta expectante, solo si la persona es menor de 35 años, no fumadora y tiene estabilidad radiográfica del nódulo.
El tiempo de duplicación del nódulo maligno suele estar en la escala de 37 a 465 días
SISTEMA DE CLASIFICACION CLINICA
CARCINONA DE PULMON
CATEGORIAS T.N.M.
Tx: CITOLOGIA + EN SECRECIONES BRONQUIALES PERO NO OBSERVABLE EN Rx, TAC O BRONCOSCOPIAS
T0: NO HAY DATOS DEL TUMOR PRIMARIO
TIS: CARCINOMA IN SITU
T1: TUMOR DE 3 cm O MENOS, RODEADO POR TEJIDO PULMONAR SANO O SIN INVASION PROXIMAL DE UN BRONQUIO
T2: TUMOR DE MAS DE 3 cm, O CON INVASION PLEURAL, BRONQUIAL, O ATELECTASIA
T3: TUMOR DE CUALQUIER TAMAÑO CON EXTENSION A PARED, DIAFRAGMA O PLEURA, O TUMOR DE UN BRONQUIO PRINCIPAL.
T4: TUMOR DE CUALQUIER TAMAÑO CON AFECCION DE MEDIASTINO (VISCERAL), VERTEBRAS, CARINA O DERRAME PLEURAL.
Nx: NO SE SATISFACEN LOS REQUISITOS MINIMOS PARA EL ACCESO A LOS GANGLIOS REGIONALES.
No: NO HAY METASTASIS EN GANGLIOS REGIONALES.
N1: LINFATICOS PERIBRONQUIALES, HILIARES IPSOLATERALES O AMBOS, INCLUYEN EXTENSION DIRECTA.
N2: METASTASIS EN GANGLIOS LINFATICOS MEDIASTINICOS DEL MISMO
LADO Y GANGLIOS DISTALES A LA CARINA
N3: METASTASIS EN LINFATICOS GANGLIOS LINFATICOS MEDIASTINICOS, HILIARES CONTRALATERALES, GANGLIOS DEL ESCALENO CONTRA O IPSOLATERALES, O GANGLIOS SUPRACLAVICULARES.
Mx: NO SE SATISFACEN LOS REQUISITOS PARA VALORAR LA PRESENCIA DE METASTASIS DISTANTES.
Mo: NO HAY METASTASIS DISTANTES.
N1: HAY METASTASIS DISTANTES.
CLASIFICACION CLINICA POR ETAPAS DEL CARCINOMA DE PULMON
| ETAPA OCULTA | Tx | No | Mo |
| ETAPA 0 | TIS | No | Mo |
| ETAPA I | T1 | No | Mo |
| T2 | No | Mo | |
| ETAPA II | T1 | N1 | Mo |
| T2 | N1 | Mo | |
| ETAPA IIIa | T3 | No | Mo |
| T3 | N1 | Mo | |
| T1-3 | N2 | Mo | |
| ETAPA IIIb | CUALQUIER T | N3 | Mo |
| T4 | CUALQUIER N | Mo | |
| ETAPA IV | CUALQUIER T | CUALQUIER N | M1 |
BRONQUIECTASIA
– DILATACION BRONQUIAL
– CURSO CLINICO CRONICO
– AFECCION VARIABLE DEL PARENQUIMA CIRCUNDANTE
– AFECTA LOS BRONQUIOS SFGMENTARIOS DE 2° A 4° ORDEN
– AFECTA:
SEGMENTOS BASALES DE LOS LOBULOS INFERIORES
LOBULO MEDIO DERECHO
LINGULA
– LA MUCOSA BRONQUIAL CONSERVA SU ESTRUCTURA
– LOS BRONQUIOS SE LLENAN DE MOCO, PUS Y BRONCOLITOS
– LOS CAMBIOS VARIAN DESDE: DILATACION TUBULAR LEVE, CAMBIOS HISTICOS O SACULARES, HASTA ESTRUCTURA MACROSCOPICA IRRECONOCIBLE
– HAY ESCASA EXPANSION DE LOS ALVEOLOS EN SENTIDO DISTAL
– LA HIPERTROFIA DE LAS ARTERIAS BRONQUIALES, ORIGINA CORTO-CIRCUITOS DE IZQUIERDA A DERECHA
ETIOLOGIA
– IDIOPATICA
– OBSTRUCCION BRONQUIAL CRONICA
– TUMORES
– CUERPOS EXTRAÑOS
– ESTENOSIS BRONQUIAL
– ESTADOS DE INMUNODEFICIENCIA
– SINDROME DE KARTAGENER: Situs inversus, pansinusitis y bronquiectasias, posible defecto de la función ciliar
– BRONQUITIS y BRONCONEUMONIA RECURRENTES: En pacientes afectados desde la niñez
– FIBROSIS QUISTICA
MANIFESTACIONES CLINICAS DE LAS BRONQUIECTASIAS
– TOS
– ESPUTO MUCOPURULENTO: varía desde escaso, hasta 1000 cc por día
– FIEBRE: leve con exacerbaciones agudas
– DISMINUCION PONDERAL
– RETRASO EN EL DESARROLLO
– PUEDE SURGIR A CUALQUIER EDAD
– IGUAL INCIDENCIA POR SEXOS
– DISNEA POR ENFERMEDAD DIFUSA AVANZADA
Infrecuente POR “COR PULMONALE”
– HEMOPTISIS: en 50 % de los pacientes en fase tardía
SIGNOS FISICOS
– HIPOCRATISMO DIGITAL
– OSTFOARTROPATIA PULMONAR
– CIANOSIS (RARA)
– AUSCULTACION: con signos de neumonitis acompañante
DIAGNOSTIC0
RADIOGRAFIA: no muestra signos específicos
BRONCOSCOPIA: imperativa para excluir los raros casos de obstrucción bronquial corregibles, o por carcinomas. Obtener muestras de cultivo. Aspirar el arbol traqueobronquial.
LA LIMPIEZA DEL ARBOL BRONQUIAL CON EL BRONCOSCOPIO, PERMITE ALIVIO SINTOMÁTICO DURADERO
BRONCOGRAFIA: indispensable para definir las caracteristicas anatomicas, (si se piensa en la resección).
TRATAMIENTO
– DRENAJE POSTURAL Y FISIOTERAPIA: evacuacion de secreciones
– ANTIBIOTICOTERAPIA
– RESECCION:
TRASTORNO SACULAR LIMITADO A UN LOBULO
EN NIÑOS: RETRASO EN EL CRECIMIENTO
HEMOPTISIS FRECUENTE
HIDATIDOSIS PULMONAR
HIDATIDOSIS PULMONAR
Etiología: El parásito presenta dos estados, la tenia, causante de la teniasis canina, y la vesícula hidática que es el estado larval y produce la hidatidosis humana y de los demás huéspedes intermediarios.
Ciclo reproductivo del parásito: Se efectua en dos ciclos, uno sexuado y otro asexuado. El huevo que contiene el embrión hexacanto una vez expelido del intestino del perro, queda al alcance de algún huesped intermediario, quien al ingerirlo, lo anida en su organismo donde va a formar una vesícula hidática, que es su estado larval.
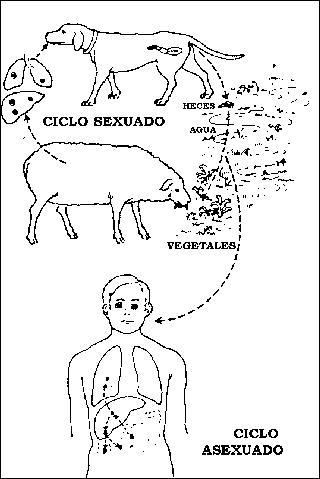 Diagrama esquemático de los ciclos evolutivos de
Diagrama esquemático de los ciclos evolutivos de
la tenia equinococo
El quiste hidatídico es la forma más frecuente de desarrollo del embrión hexacanto de la tenia equinococo.
En el hombre (huesped accidental) la localización pulmonar (15%) le sigue en frecuencia a la del hígado (70%).
Permanecen asintomáticos por mucho tiempo, pudiendo manifestarse por tos, molestias torácicas o hemoptisis.
El exámen clínico puede ser normal, los signos percutorios dependen del tamaño y localización del quiste, pocas veces hay zonas de matidez de contornos redondeados, el murmullo vesicular puede estar conservado o disminuido.
No suele auscultarse ruidos agregados.
El estudio radiológico suministra los datos de mayor importancia, la TAC mostrará que se trata de una colección líquida.
Debe sospecharse quiste hidatídico de pulmón no complicado en toda persona sin alteración del estado general, con imagen radiológica opaca redondeada proveniente de zonas infestadas por la tenia equinococo:
Foco patagónico, con su máxima incidencia en los valles de los ríos Negro y Colorado; Foco mesopotámico, con mayor difusión en la provincia de Entre Ríos.
En la provincia de Buenos Aires, que toma la mitad este, sobre la costa atlántica.
La Pampa.
Foco mediterraneo, que toma la mitad oeste de Córdoba (zona de Traslasierra), sur de La Rioja, Catamarca y Santiago del Estero.
Foco de Cuyo: San Juan, San Luis y sur de Mendoza.
Foco del noroeste argentino, que toma algunos valles de Salta y Jujuy, o en matarifes que hallan presentado alguno de los signos mencionados.
DIAGNOSTICO
Reacciones biológicas
La más específica es la presencia del quinto arco en la prueba de inmunoelectroforesis.
La eosinofilia es la menos fiable de las respuestas inmunitarias y se presenta en el 25% de los pacientes.
La prueba de aglutinación indirecta es positiva en casi el 85% de los casos, la prueba de fijación del complemento es mucho menos sensible.
La prueba cutanea de Casoni es positiva en cerca del 90% de los enfermos y la reacción puede obtenerse después de la estirpación del quiste o de haberse muerto el parásito.
El quiste en su evolución puede complicarse con una vómica hidatídica, por ruptura en un bronquio de grueso calibre, eliminándose gran cantidad de líquido claro de gusto salado, pudiendo acompañarse de erupción urticariana y aun de shock anafiláctico. A veces suelen reconocerse restos de ganchos, membranas hidatídicas y vesículas semejantes a uvas.
A veces se fisura antes de su evacuación total, dando imágegnes radiológicas de mucho valor diagnóstico.
La imagen más común en zonas alejadas del hilio y de la periferia, predominando generalmente en base y de opacidad homogenea, es redondeada u oblonga de contornos nítidos, de tamaño variable desde el de una moneda, hasta ocupar todo un lóbulo; cuando toma contacto con el mediastino o una cisura, se aplana a ese nivel.
En la Rx. lateral se puede observar una muesca en la cara posterior (signo de Ivanissevich y Rivás)
En la radioscopía suele sufrir alargamiento vertical.
QUISTE HIDATIDICO COMPLICADO
Cuando se acompaña de una reacción inflamatoria periquística se pierde la nitidez de su contorno, semejando una neoplasia.
Cuando se comunica la luz del bronquio con la periquística, permaneciendo el quiste cerrado, se observa una delgada zona clara en medialuna entre la periquística y la membrana quística germinativa (perineumoquiste o neumoperivesicular) “Signo de Morquio, Bonaba y Soto”.
La fisura de la cuticular por supuración, determina que parte del líquido sea reemplazado por aire, dando una imagen radiológica con nivel líquido y por encima una cámara aerea separada del aire del perineumoquiste por la membrana germinativa, signo del doble arco de Ivanissevich y Ferrari.
 IMAGEN DEL DOBLE ARCO: La hidátide se ha
IMAGEN DEL DOBLE ARCO: La hidátide se ha
evacuado parcialmente y la membrana propia
retraida en una doble lobulación, está separada
de la periquística por el aire que ha ingresado
en la cavidad
 SIGNO DEL CAMALOTE: El nivel líquido
SIGNO DEL CAMALOTE: El nivel líquido
Intraquístico no es rectilíneo, presentando
ondulaciones por la membrana que sobrenada.
Si se pierde más líquido, se produce el colapso de la cuticular, la cual flota en el líquido hidatídico y a la radioscopía también se la puede ver sumergirse. Signo del camalote de Lagos García y Sergers.
 El parásito ha evacuado todo el líquido y la membrana
El parásito ha evacuado todo el líquido y la membrana
se ha replegado al polo declive de la cavidad.
Dibujos tomados y modificados de: “El Tórax. Patología Quirúrgica General” Editorial El Ateneo
Con autorización del Profesor Domingo S. Babini.
Si se evacua todo el líquido por vómica y queda la membrana, da el signo de la membrana encarcelada.
Los quistes de gran tamaño empujan y desplazan los bronquios, la broncografía muestra incurvación de los troncos bronquiales que se arquean rodeando al quiste, signo del llamador o de dislocación bronquial, signo de Piaggio y García Capurro, la luz del bronquio no resulta alterada lo que lo diferencia de los tumores, en los que se produce stop.
Como secuela, luego de la expulsión espontanea del contenido del quiste, puede quedar una cavidad residual o bronquiectasias reconocibles por broncografía.
TRATAMIENTO
La indicación operatoria surge desde el momento en que se ha formulado el diagnóstico.
La operación debe alcanzar los siguientes objetivos: Eliminación total del parásito, prevención de las recidivas por contaminación con líquido fértil y reparación de las lesiones ocasionadas en el huésped, con el menor sacrificio de parénquina pulmonar sano.
PARASITECTOMIA
Consiste en la extración del parásito y el tratamiento con reseción de la periquística. Está indicada en quistes con hidátide hialina e integra, siempre que no haya excesiva fibrosis o infección con compromiso de vecindad. En algunos quistes de gran tamaño sorprende la recuperación del tejido pulmonar comprimido, una vez extraída la vesícula, con excepción de los ubicados en el lóbulo medio o segmento de la língula que por su pequeñez, la mayor parte del parénquima se transforma en periquística y es aconsejable la lobectomía o segmentectomía.
La técnica consta de dos tiempos fundamentales:
a)La evacuación del contenido parasitario.
b) La reparación de la lesión periquística del huésped.
El riesgo es la ruptura de la hidátide y la siembra de liquido fértil o el pasaje a bronquios, por lo que se lo expone y eventualmente clampea.
El procedimiento es conocido como el parto hidático por Armand Ugón.
Consiste en exponer la parte más superficial del quiste, protegiendo el campo con compresas empapadas con solución clorurada hipertónica, que tiene una poderosa acción escolicida y hacer una incisión en la periquística con extrema delicadeza para evitar la ruptura de la quitinosa parasitaria que hace hernia.
Una alternativa para quistes hialinos es la punción evacuadora del líquido.
Una vez expuesto y protegido el campo, se punza con una aguja de grueso calibre, se aspira todo el líquido y se inyectan 20 cc de suero clorurado hipertónico, se esperan 15 minutos y se abre la periquística para extraer la membrana.
Completada la evacuación total de la cavidad quística, se solicita al anestesista la insuflación completa del pulmón y se hace el balance de las lesiones del huésped.
La superficie interna de la periquística presenta numerosas aberturas bronquiales de las ramas desgastadas por el crecimiento de la hidátide, se las ve, se vierte suero y se observa el burbujeo.
En el cierre de estas bocas bronquiales radica lo principal de este procedimiento. Se toma con puntos en x sobre tejido bien firme de los labios de cada orificio, hasta completar la aerostasia de toda la pared quística. Técnica de Allende Langer.
La cavidad periquística puede dejarse ampliamente abierta puesto que espontaneamente se aproximan sus paredes, o bien se colocan puntos de aposición.
QUISTECTOMIA
Técnica de Velarde Perez Fontana: Ablación íntegra del parásito con el componente reaccional del huesped. Se diseca toda la esfera quística, ligando los vasos y bronquios de mayor calibre. Queda una superficie cruenta con solo pérdidas alveolares.
RESECCIONES PULMONARES
Resección segmentaria, lobectomía o neumonectomía.
Estan indicadas en:
a) Todos aquellos quistes que se acompañan de alteraciones concomitantes irreversibles del parénquima pulmonar que sobrepasan los límites de la adventicia.
b) Quistes múltiples en un solo segmento o lóbulo.
c) Quistes voluminosos en el lóbulo medio o en la língula.
La variedad de resección deberá adecuarse a la extensión de parénquima comprometido, siendo la más usada la lobectomía
TRATAMIENTO FARMACOLOGICO
Se realiza en formas diseminadas o como quimioprofilaxis antes y después de las cirugías, en el post-operatorio.
Fármacos: Mebendazol, Albendazol y Prazinquantel.
TRAUMATISMOS DE TÓRAX
1)- Síndrome de compresión endotorácica
Existe cuando la presión del torax es menos negativa que la normal.
Se manifiesta siempre que se acumulan sustancias no habituales en pleura, pulmón, mediastino o pericardio, los cuadros más comunes son: hemotorax, neumotorax, hemoneumotorax, neumotorax abierto, migración al torax de vísceras abdominales por ruptura diafragmática, grandes hematomas pulmonares, hemomediastino, enfisema mediastínico, hemopericardio, etc.
Si la presión intratorácica supera a la presión externa o atmosférica, el síndrome compresivo se hace hipertensivo, generalmente por un mecanismo valvular en la zona de comunicación broncopleural.
NEUMOTORAX A TENSION
Entra aire al espacio pleural por una lesión en el parénquima pulmonar. El efecto de válvula unidireccional de la lesión, impide el regreso del aire al árbol bronquial en la espiración, para su salida por la tráquea, surge tensión en el espacio pleural hasta que se alcanza el equilibrio con las presiones negativas que genera el organismo; en dicho punto cesa la ventilación efectiva y ya no entra sangre venosa al torax.
El dolor es el síntoma principal.
La presión intrapleural aumenta poco a poco, los pulmones se colapsan y aparece el neumotorax a tensión.
La desviación mediastínica y compresión de grandes venas origina disminución del gasto cardíaco, que puede culminar en muerte súbita.
El diagnóstico se hace por que el paciente tiene las venas cervicales ingurgitadas, respira de manera espontánea pero no puede mover aire.
Existe hiperresonancia a la percusión , ausencia o atenuación del murmullo vesicular, ausencia de vibraciones vocales.
La cianosis es tardía y puede no presentarse por hipovolemia asociada.
TRATAMIENTO: Introducir una aguja de gran calibre o una sonda de toracostomía. (Catéter sobre aguja 14G, a nivel del 2° espacio intercostal, sobre la línea hemiclavucular).
Si hay hipertensión se escuchará el silbido característico del aire que escapa del tórax para nivelar las presiones. Si se colocó el trocar con jeringa el aire saldrá fácilmente, desplazando al émbolo.
Niveladas las presiones quedará en neumotórax.normotensivo, que se tratará mediante la colocación de un tubo de avenamiento pleural, a nivel de la línea axilar media y a la altura del 5° espacio intercostal.
Se coloca en esta situación pues existe la posibilidad de que en los neumotorax traumáticos, aparezca hemotorax secundario, que se evacua con más facilidad con un avenamiento no muy alto. Se deben utilizar tubos gruesos de látex o plástico de 9mm de diámetro interno y 12mm de diámetro externo.
NEUMOTORAX ABIERTO
Comunmente se produce por contusiones o aplastamientos con amplios desgarros parietales.
Los bordes deflecados de partes blandas que quedan asomando en la brecha hacen un ruido característico al ser movidos por el aire que entra y sale libremente del tórax en cada movimiento respiratorio, originando un cuadro sonoro denominado ‘’ traumatopnea ‘’.
Por la presión intrapleural negativa penetra aire por un defecto de la pared torácica, cuando el diámetro del defecto de la pared torácica es mayor que el diámetro traqueal, el pasaje de aire es preferencial por el defecto y esto conduce a hipoxia.
El pulmón se colapsa totalmente y el mediastino sufre movimiento oscilatorio.
DIAGNOSTICO: Venas cervicales normales o contraídas, hay movimientos respiratorios pero no se intercambia aire.
TRATAMIENTO: Se debe cerrar cuanto antes la brecha parietal para evitar la competencia con las vías aéreas superiores,esto se hace con apósito impermeable y catéter intercostal. Posteriormente se colocará un avenamiento pleural adecuado y se cerrará quirúrgicamente la brecha traumática.
FUGA MASIVA DE AIRE
Resulta frecuentemente de la compresión de la tráquea contras los cuerpos vertebrales por el volante de la dirección, se acompaña de daño completo de la tráquea o uno de los bronquios principales.
Los signos y síntomas, variables, dependen de que haya o no comunicación entre la lesión y la cavidad pleural.
Signos diagnósticos de importancia son: atelectasia unilateral completa con fuga masiva de aire, o el desplazamiento simétrico descendente de ambos hilios. Las lesiones distales con frecuencia originan neumotorax, tratable casi siempre por sonda de toracostomía.
ROTURA DIAFRAGMATICA
Es necesaria la reparación quirúrgica cuando un volumen considerable de vísceras abdominales se hernian hacia el torax, impidiendo la ventilación adecuada.
El diafragma izquierdo se rompe 9 veces más que el derecho.
DIAGNOSTICO: Difuminación del diafragma, con signos escasos de hemotorax, pasaje progresivo de vísceras abdominales hacia el tórax, distensión gaseosa. La sonda nasogástrica está en tórax y si se la insufla se percibe la entrada de aire en estómago.
TRATAMIENTO: Reparación trastorácica o transabdominal.
NEUMOTORAX ESPONTANEO
El neumotórax no traumático por lo general se produce por la rotura de una bulla o burbuja pulmonar, la presión intratorácica negativa favorece el paso de aire al espacio pleural. El neumotorax continúa en aumento hasta que la fuga se sella con fibrina; las fugas de gran magnitud suelen ocasionar neumotórax a tensión.
La resolución espontánea es posible una vez que se detiene la fuga.
Hasta 80% de los pacientes, son jóvenes, varones, asténicos, altos y sin neumopatía previa.
MANIFESTACIONES CLINICAS
Dolor torácico.
Disnea
La atenuación de los ruidos respiratorios en evidente a la auscultación.
El lado afectado presenta hiperresonancia a la percusión si hay colapso pulmonar mayor del 25%.
Los jóvenes sin neumopatía previa pueden estar asintomáticos en reposo, con colapso casi completo de un pulmón, además que los gases sanguíneos arteriales están en valores cercanos a lo normal.
Taquipnea, cianosis e hipoxia en neumopatías coexistentes.
Puede concurrir enfisema subcutáneo masivo y neumomediastino si el aire que escapa de la vesícula rota sigue la vía de menor resistencia, hacia los tejidos blandos peribronquiales.
La radiografía revela ausencia de las marcas de referencia pulmonares y una línea apenas visible que define el borde del pulmón. Cuando se colapsa por completo hay un área de densidad irregular situada junto al hilio.
TRATAMIENTO: Drenaje por toracostomía a través de una sonda colocada en el segundo espacio intercostal, a nivel de la línea hemiclavicular. Esta sonda se conecta a un sistema de drenaje con sello hidráulico.
La operación de resección está indicada en fugas masivas o continuas que duran más de una semana.
DERRAME PLEURAL
Es la acumulación de líquido en el espacio pleural, indica el efecto de enfermedades pleurales o sistémicas en la producción y reabsorción diaria de líquido en el espacio pleural. Depende del equilibrio de la presión hidrostática con la presión oncótica coloidal.
Se calcula que 5 a 10 Lts. pasan en 24 Hs. por el espacio pleural.
La toracocentesis diagnóstica puede ser útil para diferenciar los exudados de los trasudados.
Se pueden hacer cultivos, identificar células neoplásicas o descubrir un quilotorax (líquido blanquecino lechoso, rico en lípidos, que aparece por destrucción del conducto torácico, generalmente de causa quirúrgica).
Por su aspecto también podemos reconocer un empiema pleural, el líquido claramente sanguinolento siempre apunta a traumatismo, infarto pulmonar o cáncer.
Un menisco cóncavo en el ángulo costofrénico en la radiografía de torax de pie, apunta a la presencia de por lo menos 250 cc de líquido. La proyección en decúbito lateral permite detectar volúmenes menores y confirma que está libre en la cavidad pleural.
TRATAMIENTO: médico en el trasudativo, drenaje en el exudativo, sobre todo si produce disnea.
2) SINDROME DE DEPRESION ENDOTORACICA
Se manifiesta cuando la presión endotorácica, por lo menos en algún momento del ciclo respiratorio, particularmente en la inspiración, es más negativa que lo habitual. Esto sucede cuando se obstruyen las vías aereas y se producen atelectasias parciales y múltiples o masivas.
Esta situación es bastante frecuente en los traumatismo contusos, obstruyéndose las vías aereas con sangre o secreción.
OBSTRUCCION MASIVA DE LAS VIAS AEREAS
Una respuesta verbal apropiada del paciente indica vía aerea permeable, ventilación intacta y perfusión cerebral adecuada. Una respuesta inadecuada puede sugerir compromiso de la vía area y de la ventilación.
Inspección: La agitación del paciente sugiere hipoxia; el embotamiento sugiere hipercapnia. La cianosis indica hipoxemia debido a inadecuada ventilación. Recordar que un paciente traumatizado que rehusa permanecer tranquilamente acostado puede estar intentando sentarse para limpiar de secreciones sus vías aereas.
Auscultación: se debe investigar la existencia de ruidos anormales. Sonidos como ronquidos, gorgoteos y gargarismos pueden deberse a obstrución parcial de la laringe.
La ronquera o disfonía implica obstrucción laringea.
Un traumatizado irritado y ofensivo puede estar hipoxico y no alcoholizado.
Palpación: se debe buscar la sensación del aire que sale con el esfuerzo espiratorio y determinar la posición centrada o no de la traquea.
3) SINDROME HEMORRAGICO
La hemorragia puede ser externa o interna. La externa puede manifestarse a través de hemoptisis o a través de herida de la pared torácica.
En la interna la sangre puede acumularse en cavidad pleural, mediastino, pericardio y aun el mismo pulmón. En todas estas situaciones se constituye también un síndrome de compresión endotorácica, que, en hemotorax masivo, puede ser hipertensivo.
HEMOTORAX MASIVO
Casos en los que se extraen en breve plazo 1500 o más ml de sangre del espacio pleural con una sonda de toracostomía.
También puede ser diagnosticado por una radiografía de torax obtenida en posición erguida, cuando existe un nivel líquido por encima del 2º arco costal posterior.
La sonda de toracostomía se debe colocar si se identifica hemitorax completo con sonido mate a la percusión, ausencia de murmullo vesicular en el hemitorax afectado acompañado de hipotensión y aún shock, en pacientes con lesiones penetrantes o fracturas costales multiples.
Las venas cervicales pueden estar colapsadas por la hipovolemia o distendidas si la compresión endotorácica es importante. Al cuadro de hipotensión se agrega hipoxia.
TRATAMIENTO: reponer la volemia, toracotomía de urgencia.
HEMORRAGIA INTRAPLEURAL CONTINUA
Si continua la hemorragia de un tubo de toracostomía despues de su colocación, durante más de 6 hs. en cantidades mayores de 100 ml./h., hay una lesión corregible por cirugía.
Por lo general el vaso sangrante es intercostal, pues los vasos del sistema pulmonar son de baja presión y se cohiben con la reespansión pulmonar. Pero se puede producir ante lesones vasculares masivas del pulmón, o del mediastino, que como los parietales se hallan a presióm sistémica.
TAPONAMIENTO CARDIACO
Se produce con más frecuencia por heridas penetranes, aunque las contusiones también pueden originar hemopericardio. La elasticidad del pericardio, por ser fibroso, es escasa, lo que hace que en agudo poca cantidad de sangre se requiera para comprimir el corazón y producir el cuadro de taponamiento (100 a 150 cc). Pero también por la misma razón, la extracción de pequeñas cantidades de sangre por toracocentesis (20 a 30 cc) pueden mejorar al paciente grave.
La triada de Beck consiste en: 1) elevación de la presión venosa central; 2) descenso de la tensión arterial y 3) apagamiento de los ruidos cardíacos.
Puede existir distensión de las venas del cuello por hipertensión venosa, pero este signo puede estar ausente por la hipovolencia.
El signo de Kusmaul se manifiesta por el ascenso de la presión venosa durante la fase inspiratoria de la respiración espontanea.
La pericardiocentesis es más un procedimiento terapéutico transitorio que diagnóstico y no debe demorarse en su empleo, ante la simple sospecha de taponamiento, en un paciente en shock que no responde a las maniobras de resucitación.
La vía de eleccion para efectuar la pericardiocentesis es el ángulo costoxifoideo izquierdo, con el paciente en posición supina y en ligera lordosis.
4) SINDROMES FUNCIONALES
Se manifiestan con más frecuencia por trastornos electrocardiográficos, o del ritmo cardíaco, alteraciones de los gases en sangre, etc. La causa más importante es un síndrome compresivo unilateral, particularmente si es hipertensivo, que desplaza el mediastino hacia el lado opuesto. Se pueden llegar a acodar las venas cavas, disminuyendo o cortándose el retorno venoso y produciéndose a veces la muerte por paro cardíaco si no se descomprime rapidamente.
Una vez descartado el compromiso pleural como causa de este síndrome, debe sospecharse la contusión cardíaca o la pulmonar.
5) SINDROME DE RESPIRACION PARADOJICA
TORAX POLIFRACTURADO MASIVO (Torax Móvil Severo)
Observado en contusiones de gran intensidad
Un gran segmento de torax se torna inestable, una lesión no penetrante grave origina fracturas en dos puntos de cuatro o más costillas.
La presión negativa del torax retrae el segmento inestable de su pared en un movimiento paradójico con la inspiración.
El paciente no puede generar presión intra-traqueal suficientemente negativa para lograr la ventilación adecuada, por lo que surge atelectasia, hipoxia e hipercapnia.
La insuficiencia respiratoria que eventaulmente presentan estos pacientes se agrava principalmente por la contusión pulmonar subyacente y otros factores restrictivos (hemotorax, neumotorax, etc).
Si no pierde la conciencia, inmoviliza el segmento inestable, lo que dificulta el diagnóstico, luego se agota y da lugar a descompensación respiratoria súbita
DIAGNOSTICO: Movimientos respiratorios intensos y/o frecuentes, con escaso movimiento de aire.
El diagnóstico de tórax móvil se hace por la inspección y a veces por la palpación, que puede detectar el movimiento paradojal y la presencia de crepitación en los eventuales focos de fractura.
La frecuente asociación de segmento móvil de pared torácica y contusión pulmonar, obliga a la determinación secuencial de gases en sangre, dado que la hipoxemia resultante puede ser muy severa.
TRATAMIENTO: ventilación adecuada, administración de oxígeno adecuadamente humidificado y calentado y un control cuidadosos de la infusión de cristaloides, para evitar la sobrehidratación.
En estos pacientes se debe efectuar un adecuado control de la frecuencia respiratoria, del los gases en sangre y del trabajo respiratorio.
Aunque no todos pacientes con tórax móvil requerirán asistencia respiratoria mecánica, generalmente será útil en los pacientes inestables, un período inicial de intubación endotraqueal y de asistencia respiratoria mecánica.
FACTORES DE RIESGO COMO INDICADORES DE INTUBACION
1. Frecuencia respiratoria mayor de 25 al ingreso.
2. Frecuencia cardíaca mayor de 100 al ingreso.
3. Tensión sistólica menor de 100 mm de hg.
4. Hipoxemia al ingreso.
5. Lesiones asociadas que justifiquen la intubación.
6) SINDROME DE INFECCION AGUDA Y GRAVE
En los traumatismos es generalmente secundario (no se ve en la etapa inicial) y se debe a sepsis generalizada o supuración de colecciones hemáticas incorrectamente evacuadas.
EMPIEMA
Es una infección supurativa confinada a un espacio anatómico natural, limitado por epitelio normal.
En la cavidad torácica es el espacio potencial que hay entre las pleuras pariental y visceral.
MANIFESTACIONES CLINICAS
Fiebre, derrame pleural apreciable en la radiografía torácica.
La toracocentesis acompañada de tinción y cultivo del líquido, confirman el diagnóstico.
TRATAMIENTO: antibioticoterapia; si lo requiere, drenaje. En ocasiones toracotomía para tratar la causa; decorticación pleural en casos crónicos con reacción fibrosa.
SEMIOLOGÍA DE LAS PAREDES DEL TÓRAX
INTERROGATORIO
MOTIVO DE CONSULTA
TOS
DOLOR
DISNEA
ANTECEDENTES DE LA ENFERMEDAD ACTUAL
ANTECEDENTES FAMILIARES
ANTECEDENTES PERSONALES
SINTOMAS
TOS
SECA
HUMEDA
PRODUCTIVA
REPRIMIDA
APAGADA
AFONICA
EMETIZANTE
SINCOPAL
EXPECTORACION
ESPUTO SEROSO
MUCOSO
MUCOSO NEGRO
BRONCORREA
MUCOPURULENTO
PURULENTO
HEMOPTOICO
HEMOPTISIS
HERRUMBROSO
ACHOCOLATADO
VOMICA PURULENTA O HIDATIDICA
VOMICA FRACCIONADA
MOLDES BRONQUIALES
CALCULOS PULMONARES
MEMBRANA HIDATIDICA
EXAMEN MICROSCOPICO
EN FRESCO
CON COLORACION
CITOLOGIA
CULTIVO
DOLOR TORACICO
CARACTERISTICAS
LOCALIZACION
SEVERIDAD
DURACION
PUNTADA DE COSTADO
DORSAL
CERVICAL
HOMALGIA CON IRRADIACION
TOPOGRAFIA
PARED ANTERIOR
ANGULO DE LOUIS
ANGULO EPIGASTRICO
SEGUNDO ESPACIO INTERCOSTAL
LINEAS CONVENCIONALES
MEDIOESTERNAL
ESTERNAL
PARAESTERNAL
MEDIOCLAVICULAR
AXILAR ANTERIOR
CLAVICULAR
3ª COSTAL
6ª COSTAL
REGIONES ANTERIORES
SUPRACLAVICULAR
SUPRAESTERNAL
ESTERNAL
INFRACLAVICULAR
MAMARIA
HIPOCONDRIO
REGIONES AXILAR E INFRAXILAR
PARED POSTERIOR
LINEA VERTEBRAL
ESCAPULAR
AXILAR POSTERIOR
LINEAS HORIZONTALES
ESCAPULO ESPINAL
INFRA ESCAPULAR
12ª DORSAL
REGIONES
SUPRAESPINOSA INTERNA
SUPRAESPINOSA EXTERNA
ESCAPULAR
ESCAPULOVERTEBRAL
INFRAESCAPULAR INTERNA
INFRAESCAPULAR EXTERNA
EXAMEN FISICO
TOTALMENTE DESCUBIERTO
FORMA
SIMETRIA
ROSARIO COSTAL
SURCO DE HARRISON
PECTUS EXCAVATUM
TORAX INFUNDIBULIFORME
TORAX EN CARENA
XIFOSIS
ESCOLIOSIS
DISTENSION
RETRACCION CON DISMINUCION DE ESPACIOS
DESVIACION DEL ESTERNON
signo de la cuerda de Pitres (grandes derrames)
FRECUENCIA RESPIRATORIA
DISNEA
TIPO RESPIRATORIO
AMPLITUD
TIRAJE
ECZEMAS ACNE ESTRIAS FISTULAS
DESARROLLO VENOSO
PALPACION
INVESTIGACION DEL ESTADO TROFICO
EDEMA
SENSIBILIDAD PUNTOS DE VALLEIX
ENFISEMA
NODULOS
FLUCTUACION
ELASTICIDAD
EXPANSION
DIAMETRO TORACICO
A la altura de las axilas 75 a 85 cm.
El indice respiratorio es la diferencia entre una inspiracion y espiracion máxima, lo normal es 5 a 10 cm.
VIBRACIONES VOCALES
AUMENTADAS
EN LAS CONDENSACIONES,
CAVERNAS PERIFERICAS CON PARENQUIMA CONDENSADO Y BRONQUIO PERMEABLE
DISMINUIDAS
DERRAME
ENFISEMA
NEUMOTORAX
FROTES PALPABLES
PERCUSION
CLARO PULMONAR
MATIDEZ
TIMPANISMO
SUBMATIDEZ
HIPERSONORIDAD
SONIDO METALICO
OLLA CASCADA
AUSCULTACION
INMEDIATA
MEDIATA
A DISTANCIA:
- SIBILANCIAS
- RALES HUMEDOS A BURBUJAS
- CORNAJE
- RESPIRACION SERRATICA
- RESPIRACION ESTERTOROSA
SIGNOS AUSCULTATORIOS
NORMALES
SOPLO LARINGOTRAQUEAL
MURMULLO VESICULAR
RESPIRACION RUDA
PATOLOGICOS
SOPLO TUBARIO PATOLOGICO
SOPLO CAVERNOSO
SOPLO ANFORICO
RUIDOS ADVENTICIOS
ESTERTORES SECOS
- SIBILANCIAS
- RONCUS
ESTERTORES CREPITANTES
RALES SUBCREPITANTES
RALES A BURBUJAS
- FINAS
- MEDIANAS
- GRUESAS
FROTE PLEURAL
AUSCULTACION DE LA VOZ
BRONCOFONIA
PECTORILOQUIA
PECTORILOQUIA AFONA
EGOFONIA
AUSCULTACION DE LA TOS
SUCUSION HIPOCRATICA
RADIOLOGIA
TAC
ENDOSCOPIA
BIOPSIA PERCUTANEA
NEUMOTORAX A TENSION
Entra aire al espacio pleural por una lesión en el parénquima pulmonar, el efecto de válvula unidireccional de la lesión impide el regreso del aire al arbol bronquial en la espiración, para su salida por la traquea, surge tensión en el espacio bronquial hasta que se alcanza el equilibrio con las presiones negativas que genera el organismo; en dicho punto cesa la ventilación efectiva y ya no entra sangre venosa al torax.
El dolor es el síntoma principal
La presión intrapleural aumenta poco a poco, los pulmones se colapsan y aparece el neumotorax a tensión.
La desviación mediastínica y compresión de grandes venas origina disminución del gasto cardíaco, que puede culminar en muerte súbita
El diagnóstico se hace por que el paciente tiene las venas cervicales ingurgitadas, respira de manera espontanea pero no puede mover aire .
Hiperresonancia a la percusión, ausencia o atenuación del murmullo vesicular.
TRATAMIENTO: Introducir una aguja de gran calibre, o una sonda de toracostomía.
NEUMOTORAX ABIERTO
Por la presión intrapleural negativa penetra aire por un defecto de la pared torácica, cuando el diámetro del defecto de la pared torácica es mayor que el diámetro traqueal, el pasaje de aire es preferencial por el defecto
DIAGNOSTICO: Venas cervicales normales o contraidas, hay movimientos respiratorios pero no se intercambia aire.
TRATAMIENTO: Apósito impermeable y cateter intercostal.
TORAX POLIFRACTURADO MASIVO
Un gran segmento de torax se torna inestable, una lesión no penetrante grave origina fracturas en dos puntos de cuatro o más costillas.
La presión negativa del torax retrae el segmento inestable de su pared en un movimiento paradójico con la inspiración.
El paciente no puede generar presión intra traqueal suficientemente negativa para lograr la ventilación adecuada, por lo que surgen atelectasia, hipoxia e hipercapnia
Si no pierde la conciencia, inmoviliza el segmento inestable, lo que dificulta el diagnóstico, luego se agota y da lugar a descompensación respiratoria súbita
DIAGNOSTICO: Movimientos respiratorios intensos y/o frecuentes, con escaso movimiento de aire.
TRATAMIENTO: Intubación endotraqueal y ventilación controlada con presión positiva.
HEMOTORAX MASIVO
Casos en los que se extrae en breve plazo 1500 o más ml. de sangre del espacio pleural con una sonda de toracostomía.
Esta se debe colocar si se identifica hemitorax completo con sonido mate a la percusión, acompañado de hipotensión, en pacientes con lesiones penetrantes o fracturas costales múltiples.
TRATAMIENTO: reponer la volemia, toracotomía de urgencia
HEMORRAGIA INTRAPLEURAL
CONTINUA
Si continua la hemorragia de un tubo de toracostomía después de su colocación, durante más de 6 hs. en cantidades mayores de 100 ml./h., hay una lesión corregible por cirugía.
Por lo general el vaso sangrante es intercostal, pues los vasos del sistema pulmonar son de baja presión y se cohiben con la reexpansión pulmonar.
FUGA MASIVA DE AIRE
Resulta frecuentemente de la compresión de la traquea contra los cuerpos vertebrales por el volante de la dirección, se acompaña de daño completo de la traquea o uno de los bronquios principales.
Los signos y síntomas, variables, dependen de que haya o no comunicación entre la lesión y la cavidad pleural.
Signos diagnósticos de importancia: atelectasia unilateral completa con fuga masiva de aire, o el desplazamiento simétrico descendente de ambos hilios. Las lesiones distales con frecuencia originan neumotorax, tratable casi siempre por sonda de toracostomía.
ROTURA DIAFRAGMATICA
Es necesaria la reparación quirúrgica cuando un volumen considerable de vísceras abdominales se hernian hacia el torax, impidiendo la ventilación adecuada.
El diafragma izquierdo se rompe 9 veces más que el derecho.
DIAGNOSTICO: Difuminación del diafragma, con signos escasos de hemotorax, pasaje progresivo de vísceras abdominales hacia el torax, distensión gaseosa. La sonda nasogástrica esta en torax y si se la insufla se percibe la entrada de aire en estómago.
TRATAMIENTO: Reparación transtorácica o transabdominal.
NEUMOTORAX ESPONTANEO
El neumotorax no traumático por lo general se produce por la rotura de una bulla o burbuja pulmonar, la presión intratorácica negativa favorece el paso de aire al espacio pleural. El neumotorax continua en aumento hasta que la fuga se sella con fibrina; las fugas de gran magnitud suelen ocasionar neumotorax a tensión.
La resolución espontanea es posible una vez que se detiene la fuga.
Hasta 80% de los pacientes, son jóvenes, varones, asténicos, altos, sin neumopatía previa.
MANIFESTACIONES CLINICAS
Dolor torácico
Disnea
La atenuación de los ruidos respiratorios es evidente a la auscultación.
El lado afectado presenta hiperresonancia a la percusión si hay colapso pulmonar mayor del 25 %
Los jóvenes sin neumopatía previa pueden estar asintomáticos en reposo, con colapso casi completo de un pulmón, además que los gases sanguineos arteriales están en valores cercanos a lo normal.
Taquipnea, cianosis e hipoxia en neumopatias coexistentes.
Puede concurrir enfisema subcutaneo masivo y neumomediastino si el aire que escapa de la vesícula rota sigue la vía de menor resistencia, hacia los tejidos blandos peribronquiales.
La radiografía revela ausencia de las marcas de referencia pulmonares y una linea apenas visible que define el borde del pulmón. Cuando se colapsa por completo hay un area de densidad irregular situada junto al hilio.
TRATAMIENTO: Drenaje por toracostomía a través de una sonda colocada en el segundo espacio intercostal, a nivel de la linea hemiclavicular. Esta sonda se conecta a un sistema de drenaje con sello hidráulico.
La operación de resección está indicada en fugas masivas o continuas que duran más de una semana.
DERRAME PLEURAL
Es la acumulación de líquido en el espacio pleural, indica el efecto de enfermedades pleurales o sistémicas en la producción y reabsorción diaria de líquido en el espacio pleural. Depende del equilibrio de la presión hidrostática con la presión oncótica coloidal.
Se calcula que 5 a 10 lts. pasan en 24 hs. por el espacio pleural.
La toracocentesis diagnóstica puede ser util para diferenciar los exudados de los trasudados.
Se pueden hacer cultivos, identificar células neoplásicas o descubrir un quilotorax (liquido blanquecino lechoso, rico en lípidos, que aparece por destrucción del conducto torácico, gralmente. de causa quirúrgica).
Por su aspecto tambien podemos reconocer un empiema pleural, el liquido claramente sanguinolento siempre apunta a traumatismo,infarto pulmonar o cancer.
Un menisco cóncavo en el ángulo costofrénico en la radiografía de torax de pie, apunta a la presencia de por lo menos 250 cc. de líquido. La proyección en decúbito lateral permite detectar volúmenes menores y confirma que está libre en la cavidad pleural.
TRATAMIENTO: médico en el trasudativo, drenaje en el exudativo, sobre todo si produce disnea.
EMPIEMA
Es una infección supurativa confinada a un espacio anatómico natural, limitado por epitelio normal.
En la cavidad torácica es el espacio potencial que hay entre las pleuras parietal y visceral.
MANIFESTACIONES CLINICAS
Fiebre, derrame pleural apreciable en la radiografía torácica.
La toracocentesis acompañada de tinción y cultivo del líquido, confirman el diagnóstico.
TRATAMIENTO: antibioticoterapia, drenaje, en ocasiones toracotomía para tratar la causa; decorticación pleural en casos crónicos con reacción fibrosa.