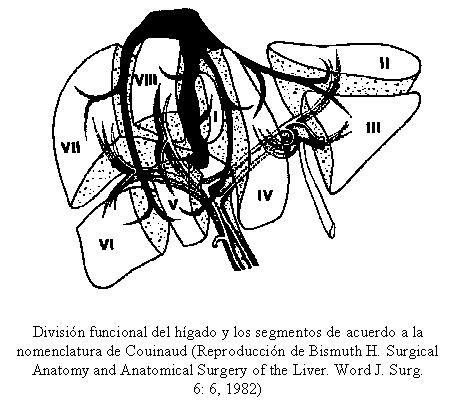
Quistes no parasitarios
Estas lesiones pueden ser simples, múltiples, difusas, localizadas, uniloculares o multiloculares.
Entre ellas se incluyen:
- quistes sanguíneos y degenerativos
- quistes dermoides
- quistes linfáticos
- quistes endoteliales
- quistes de retención que pueden ser: de retención solitaria o de retención múltiple (enfermedad cística)
- quistes proliferativos (cistadenomas).
La enfermedad quística y los quistes solitarios no parasitarios que producen manifestaciones clínicas son más frecuentes en el cuarto, quinto y sexto decenios de la vida, a una edad promedio de 52 años.
La enfermedad hepática poliquística también es más común en la mujer.
ANATOMIA PATOLOGICA Los quistes solitarios no parasitarios suelen localizarse en el lóbulo hepático derecho. Tienen un contenido transparente y acuoso y es característico que la presión interna sea baja en comparación con la de los quistes parasitarios. En ocasiones, el líquido es de color pardo amarillento, lo cual indica necrosis del parénquima adyacente.
La enfermedad poliquística del hígado tiene un aspecto en panal de abeja con múltiples cavidades y las lesiones suelen distribuirse en todo el hígado, pero a veces un solo lóbulo es el afectado, con mayor frecuencia el derecho.
La enfermedad poliquística del hígado a menudo se asocia con quistes en otros órganos; ej., riñones poliquísticos (51,6 %). A la inversa, la frecuencia de quistes hepáticos en pacientes con enfermedad renal poliquística varía entre 19 y 34 %.
Se considera al hígado poliquístico como causa rara de hipertensión portal y también se le asocia con atrofia de las vías biliares, colangitis y hemangiomas.
Los quistes traumáticos suelen ser únicos, están llenos de bilis y no tienen un revestimiento epitelial.
Los cistoadenomas son lisos, encapsulados y lobulares y contienen material mucoide. Están revestidos por un epitelio columnar proliferativo.
MANIFESTACIONES CLINICAS. Tanto las lesiones solitarias como las poliquísticas crecen con lentitud y son relativamente asintomáticas.
Una masa indolora en el cuadrante superior derecho es la molestia más frecuente y cuando ocurren síntomas por lo general guardan relación con la presión ejercida sobre vísceras adyacentes.
El dolor abdominal agudo acompaña a las complicaciones de hemorragia intraquística o rotura intraperitoneal. La exploración física revela la masa y pueden palparse los riñones.
Las pruebas de funcionamiento hepático son de poca utilidad diagnóstica. Se han utilizado la gammagrafia, TAC, ultrasonografía y la arteriografia para definir la posición intrahepática de la masa; y la peritoneoscopia confirma el diagnóstico.
TRATAMIENTO. Con las excepciones de rotura, torsión y hemorragia intracistica, el tratamiento es electivo. Los quistes no parasitarios asintomáticos se tratan por medios quirúrgicos o mediante drenaje percutáneo. Si hay una indicación para la intervención
quirúrgica, el tratamiento apropiado es la extirpación completa de los mismos.
Cuando el contenido del quiste es estéril y no contiene bilis, su decapsulación y el establecimiento de una comunicación libre con la cavidad peritoneal es un procedimiento satisfactorio. El contenido purulento obliga al drenaje externo o la marsupialización.
En los pacientes con enfermedad poliquística del hígado y afección renal grave está contraindicada la escisión de los quistes hepáticos.
Cuando el sujeto se encuentra en buen estado de salud y sus síntomas guardan relación con el efecto de masa, está justificada incluso la escisión parcial.
PRONOSTICO. El pronóstico de la enfermedad poliquística es básicamente el que conlleva la enfermedad renal. Son raras la insuficiencia hepática, ictericia y las manifestaciones de hipertensión portal.
TUMORES BENIGNOS
HAMARTOMA. Los hamartomas constan de tejidos normalmente presentes en el órgano pero con una disposición desordenada. Las lesiones varían desde pequeñísimos nódulos hasta grandes tumores y raras veces tienen importancia clínica.
En los niños, los grandes hamartomas parenquimatosos se han presentado como masas abdominales de crecimiento rápido. Desde el punto de vista macroscópico, los tumores son firmes, nodulares, y localizados inmediatamente debajo de la superficie hepática, y pueden ser solitarios o múltiples. Casi siempre están bien encapsulados y con frecuencia son quísticos. En los pacientes con lesiones de importancia clínica, en general está indicada la escisión quirúrgica. Las lesiones situadas en partes profundas no se extirpan después del diagnóstico histológico, ya que no crecen con rapidez y no experimentan transformación maligna.
ADENOMA. En el pasado, los adenomas hepáticos eran extremadamente raros. En la actualidad, al parecer, son más comunes. Se notificó una relación entre la hemorragia intraperitoneal de estas lesiones y los anticonceptivos. Pero no se ha establecido la relación entre adenoma y estrógenos, progesterona o una combinación de estos.
Se presenta en hombres y mujeres que nunca han tomado medicamentos anticonceptivos. Sin embargo, casi todos los pacientes notificados han sido mujeres que reciben anticonceptivos orales.
Se ha documentado la regresión tras la suspensión de los medicamentos. Esto es cierto sobre todo en quienes presentan hemorragia intraperitoneal.
La TAC por lo general demuestra la lesión, la cual en el angiograma es hipervascular.
La resección está indicada en tumores que sangran o aumentan de tamaño. Los sujetos con adenomas asintomáticos deben observarse, suspenderles los anticonceptivos y se hace seguimiento de la lesión mediante tomogramas periódicos.
HIPERPLASIA NODULAR FOCAL (HNF). No se ha demostrado una correlación estadísticamente significativa entre los anticonceptivos orales y la HNF.
La lesión representa una respuesta a la agresión a las células hepáticas.
Los tumores por lo general son solitarios y a menudo se encuentran cerca del borde libre del hígado. Son de color cobrizo, casi siempre sin una cápsula y tienen una cicatriz estrellada central.
La mayor parte de las HNF no producen síntomas y raras veces se rompen. El diagnóstico se establece mediante la demostración angiográfica de una lesión estrellada. La resección solo está indicada cuando los síntomas guardan relación con el tumor.
HEMANGIOMA. El hemangioma es el nódulo hepático más común y el hígado es el órgano interno al que con mayor frecuencia afecta.
El tumor es cinco veces más común en la mujer que en el hombre.
No experimentan degeneración maligna, pero deben distinguirse de un hemangioendotelioma o una hemangiomatosis difusa. Esta última consiste en lesiones multicéntricas y difusas que se acompañan de afección vascular de la piel y se presentan en niños con manifestaciones clínicas en la primera semana de vida.
A veces es evidente una masa. El dolor guarda relación con las lesiones grandes. La mayoría de los pacientes se mantienen asintomáticos. Muy pocas veces se llega a escuchar un soplo. La principal complicación es la rotura con hemorragia intra-peritoneal, que es más frecuente en los niños y en mujeres gestantes. Los grandes tumores en los lactantes se asocian con insuficiencia cardiaca de alto gasto.
La arteriografía hepática selectiva es la técnica diagnóstica que proporciona mayor información. La ultrasonografia, la TAC y la resonancia magnética nuclear permiten definir un hemangioma intrahepático. La biopsia por punción percutánea, con control radiográfico o laparoscópico, es diagnóstica pero se asocia con la complicación de hemorragia.
En ocasiones con la adición de esteroides, la lesión experimenta regresión.
En raros casos es necesaria la ligadura de la arteria hepática para tratar la insuficiencia cardiaca. En los adultos, no debe extirparse casi ningún hemangioma
hepático. Incluso en las lesiones grandes en las que se hizo seguimiento por periodos prolongados no se demostró algún aumento notable en el tamaño o en las manifestaciones clínicas.
La posibilidad de su rotura es mínima y constituye una indicación para su escisión. El dolor, el efecto de masa, el crecimiento significativo y la perforación son
indicaciones para la escisión quirúrgica.
TUMORES MALIGNOS
CARCINOMA PRIMARIO
FRECUENCIA. Esta enfermedad es muy común entre los habitantes aborígenes de Africa y de ciertas partes de Asia. Las tasas en los estudios de necropsia en Estados Unidos promedian 0.27 %, en tanto que en Africa, son de 1.1 %, y los carcinomas hepáticos representan 17 a 53% de todos los cánceres.
El carcinoma primario del hígado es más frecuente en los hombres. En el caucásico es raro antes de los 40 años de edad, en tanto que en los africanos e indonesios, el padecimiento afecta sobre todo a los jóvenes, y por lo general se presenta antes de los 40 años de edad
Se encuentra una mayor frecuencia en los sujetos chinos aun después que cambian de residencia.
En los niños, la neoplasia suele aparecer antes de los dos años de edad y representa el carcinoma más común en los primeros años de vida. El hepatoblastoma por lo general afecta a menores de dos años de edad. Esta lesión también se presenta en los adultos.
El carcinoma fibrolamelar, una variante del carcinoma hepatocelular, tiende a
afectar a adolescentes y adultos jóvenes.
ETIOLOGIA. Se han implicado diversos factores etiológicos. Las aflatoxinas del hongo Aspergillus Flavus contaminan la dieta en las comunidades africanas y asiáticas en las que es muy frecuente el carcinoma hepatocelular.
Otros factores son la escasa ingestión de proteínas y el kwashiorkor consiguiente. Casi cualquier otro tipo de cirrosis puede acompañarse de carcinoma hepático, de manera que se observa una asociación definida entre la cirrosis y el carcinoma primario en el ser humano. La cirrosis postnecrótica es la variante que con mayor frecuencia precede al carcinoma hepatocelular; la cirrosis ocurre en 60 % de los casos. Los tumores malignos hepáticos se presentan en 4.5 % de los cirróticos y esta tasa aumenta en los que tienen hemocromatosis.
Se ha considerado que la infestación parasitaria con la duela hepática Clonorchis sinensis es un factor que interviene en el desarrollo del colangiocarcinoma, pero todavía
hay dudas al respecto. No hay mayor riesgo de carcinoma hepático tras la hepatitis infecciosa por virus A.
En los niños, el tumor raras veces guarda relación con la cirrosis.
ANATOMIA PATOLOGICA. El carcinoma hepatocitico (hepatocelular) es el tipo más común; las células tumorales semejan a la célula parenquimatosa. Al parecer el carcinoma de vías biliares (colangiocarcinoma) deriva del epitelio del conducto biliar.
El hepatoblastoma representa una variante inmadura del carcinoma de células
hepáticas.
En el examen macroscópico cada uno de estos tipos se presenta como un gran nódulo solitario, una nodularidad considerable o una afección difusa de todo el órgano
Los carcinomas hepatocelulares tienen una estructura trabecular y una manifestación notable es su vascularidad. Estas lesiones a menudo invaden ramas de la vena porta y a veces las hepáticas.
Los tumores hepáticos se diseminan por cuatro mecanismos:
1. El crecimiento centrífugo, implica expansión nodular que da lugar a la compresión del tejido hepático contiguo.
2. La diseminación parasinusoidal alude a la invasión tumoral hacia el parénquima circundante, ya sea a través de los espacios parasinusoidales o de los sinusoides mismos.
3. La diseminación venosa es la extensión del tumor a partir de las pequeñas ramas del sistema porta en forma retrógrada, hacia las ramas mas grandes y por último hacia la vena porta principal. La invasión de las tributarias de la vena hepática es menos común pero puede extenderse hasta la vena cava inferior o la aurícula derecha.
4. Las metástasis a distancia son el resultado de la invasión de los conductos linfáticos y sistemas vasculares. Los sitios afectados con mayor frecuencia son los ganglios linfáti-cos regionales y los pulmones.
Ocurren metástasis en 48 a 73% de los casos.
MANIFESTACIONES CLINICAS. La pérdida de peso y la debilidad se presentan en 80 % de los casos, en tanto que el dolor abdominal ocurre en la mitad.
El dolor suele ser vago y persistente, pero puede ser de inicio súbito y espectacular en pacientes con hemorragia intraperitoneal consecutiva a la rotura de un nódulo necrótico o erosión de un vaso sanguíneo.
Son raras las várices sangrantes.
El hígado casi siempre está aumentado de tamaño pero no siempre es doloroso. La esplenomegalia se encuentra en un tercio de los casos.
La frecuencia de la ictericia varía de 20-58%.
La ascitis se desarrolla en la mitad a tres cuartas partes de los pacientes.
Un aumento rápido en los síntomas y los signos, en un paciente con cirrosis, es muy sugestivo de un carcinoma hepático superpuesto.
En más de la mitad de los casos pediátricos la primera manifestación es una masa abdominal. La hemihipertrofia y la precocidad sexual se presentan en uno que otro niño con hepatoblastoma.
ESTUDIOS DIAGNOSTICOS. Las pruebas de funcionamiento hepático que más a menudo se alteran son la Bromosulfonftaleína (BSP) y la fosfatasa alcalina. La concentración de bilirrubina en el suero suele ser normal; la 5 nucleotidasa casi siempre está elevada.
La demostración de alfa-fetoproteína (AFP) en el suero mediante técnicas de inmunodifusión, inmunoelectroforesis e inmunoensayo es útil en el diagnóstico diferencial y en los estudios epidemiológicos. Esta proteína normalmente se encuentra en el feto.
| SINTOMAS Y SIGNOS AL MOMENTO DE LA HOSPITALIZACION EN EL CANCER EPITELIAL PRIMARIO EN ADULTOS: Masa Dolor Pérdida de peso Malestar epigástrico Hemorragia intraperitoneal Hepatomegalia Fiebre Hallazgo incidental en la laparotomía por otra enfermedad Diarrea Anorexia Náusea y vómito Debilidad, malestar Diagnóstico erróneo de colecistitis Síntomas endocrinos Prurito Ictericia Calcificación en las radiografías Biopsia por punción para enfermedad benigna Pruebas de funcionamiento hepático anormales Gammagrafía anormal |
Modificado de: Foster J, Berman M: Solid Liver Tumors, Philadelphia, Saunders, 1977, vol XXII.
Se observan pruebas de AFP positivas en casi 75% de los africanos pero sólo en
30% de los pacientes estadounidenses y europeos. La resección del tumor convierte la prueba en »negativa»; la recurrencia se detecta por la reaparición de AFP en el suero.
Se ha utilizado la arteriografía hepática selectiva para demostrar una imagen arterial en el tumor, que se caracteriza por estancamiento y aumento de la vascularidad. La gammagrafía también ayuda a identificar las masas en el hígado, pero la TAC y la
resonancia magnética nuclear son más sensibles. La biopsia por punción percutánea permite establecer un diagnóstico definitivo. La ultrasonografía es de particular utilidad para diferenciar al tumor quístico del sólido. La ultrasonografía transoperatoria ha constituido un refinamiento quirúrgico importante y ha permitido resecciones más limitadas.
TRATAMIENTO. El único tratamiento curativo es la escisión quirúrgica. En la mayor parte de los casos esto implica una lobectomía, pero a medida que se ha conocido más la anatomía segmentaria, cada vez son más frecuentes las resecciones »anatómicas» de menor magnitud. La cirrosis es un riesgo para una resección mayor en virtud de la elevada vascularidad, aumento en la morbilidad y la imposibilidad de regeneración del hígado cirrótico.
Ni la radioterapia ni la quimioterapia son curativas, pero la combinación de estas modalidades terapéuticas en los niños con hepatoblastoma ha hecho que lesiones no resecables se puedan extirpar y, en algunos casos, se ha logrado la curación. La infusión
arterial directa de agentes quimioterápicos ha logrado una reducción en el tamaño del tumor y un aumento en la sobrevida en casi 25% de los casos.
PRONOSTICO. El pronóstico en los pacientes con carcinoma primario hepático no tratados es muy desfavorable y la duración de la enfermedad raras veces es de más de cuatro meses a partir del tiempo de inicio de los síntomas. Los enfermos fallecen por caquexia, insuficiencia hepática, secuelas de trombosis de la vena porta, hemorragia intraperitoneal y metástasis. En los niños menores de dos años de edad con hepato-blastoma, el pronóstico con una terapéutica apropiada mejora. En los adultos, se han notificado tasas de sobrevida a cinco y a l0 años, después de la ablación quirúrgica del tumor, de 36 y 33 %, respectivamente.
Otras neoplasias primarias
Las tres principales lesiones son sarcoma, mesenquimoma y hemangioendotelioma infantil. Todas las lesiones mesenquimatosas hepáticas se consideran malignas.
El angiosarcoma es el sarcoma primario más común del hígado. Hay quienes consideran como factores etiológicos la exposición al cloruro de vinilo y la inyección
de torotrast.
El angiosarcoma se caracteriza por enfermedad breve, ictericia y coma que progresa con rapidez a la muerte.
Los hemangioendoteliomas infantiles se presentan en niños menores de cinco años de edad y se asocian con lesiones cutáneas e insuficiencia cardiaca consecutiva a fístulas arteriovenosas dentro del tumor. Aunque casi todas estas lesiones pediátricas son mortales, se ha registrado una regresión espontánea y buenos resultados con la hepatectomía parcial.
Neoplasias metastásicas
Estas representan el tumor maligno más común del hígado. La proporción relativa de neoplasias primarias a secundarias se calcula en 1:20.
El hígado, después de los ganglios linfáticos regionales, es el segundo sitio más frecuente de metástasis de tumores, y 25 – 50% de quienes fallecen por cáncer han resultado con metástasis hepáticas. Cincuenta por ciento de los pacientes con tumores gastrointestinales tienen metástasis hepáticas en la necropsia.
Las neoplasias metastásicas llegan al hígado a través de cuatro vías: 1) vena porta, 2) diseminación linfática, 3) sistema arterial hepático y 4) diseminación directa.
Las metástasis se presentan en el hígado en tiempos variables con respecto a las lesiones primarias: 1) son evidentes las metástasis rápidas cuando no se sospecha la lesión primaria (carcinoide del ileon). 2) Ocurren metástasis sincrónicas cuando se detecta neoplasia hepática al mismo tiempo que la lesión primaria. 3) Las metástasis
metacrónicas son aquellas en las que la aparición del tumor se demora tras la extirpación satisfactoria de un tumor primario (melanoma ocular, colon).
MANIFESTACIONES CLINICAS. Los síntomas atribuidos al hígado se presentan en 67% de los pacientes con metástasis demostradas e incluyen dolor hepático, ascitis con ictericia, anorexia y pérdida de peso. En el examen, es evidente la nodularidad hepática en la mitad de los casos y en 10% se escucha un frote de fricción. En aproximadamente un cuarto a un tercio de los sujetos ocurre ictericia, ascitis y los signos de hipertensión portal. En los tumores carcinoides, las metástasis hepáticas tienen primordial importancia en la patogénesis del síndrome ruborizante.
ESTUDIOS DIAGNOSTICOS. Las concentraciones de fosfatasa alcalina se encuentran elevadas en más de 80% de los casos. La TGOS está elevada en alrededor de dos tercios, pero la determinación de alfa-fetoproteína en el suero es negativa. El antígeno carcinoembrionario constituye un marcador para el carcinoma colónico metastático.
La combinación de TAC, resonancia magnética nuclear y angiografía es lo que mejor define la presencia, la localización y si son operables las lesiones. La ultrasono-grafía transoperatoria ha ayudado a definir las lesiones resecables.
TRATAMIENTO. El tratamiento quirúrgico de las metástasis hepáticas sólo debe considerarse cuando: 1) se logra o se prevé el control del tumor primario, 2) no hay metástasis sistémicas o intraabdominales, 3) el estado del paciente tolerará el procedimiento quirúrgico mayor y 4) la magnitud de la afección hepática es tal que es factible la resección y la extirpación total de las metástasis. La resección de segmentos hepáticos que contienen metástasis ha logrado tasas de sobrevida a largo plazo aceptables sin recurrencia en pacientes con cánceres primarios en el colon y el recto y en los que tienen tumor de Wilms.
Las metástasis que se encuentran durante una resección del colon deben extirparse en ese momento, si es factible hacerlo sin que se pierda mucha sangre. Sin
embargo, si resulta necesaria una resección hepática mayor, la operación se post-pone algunos meses y antes de efectuarla se lleva a cabo TAC y angiografía para valorar si son resecables.
En servicios muy especializados se obtuvo una tasa de sobrevida a cinco años de casi 40 % en pacientes que habían sido sometidos a escisión local de metástasis hepáti-cas pequeñas provenientes de cáncer colorrectal.
Las medidas quirúrgicas paliativas están indicadas en quienes aquejan dolor intenso asociado con neoplasias hepáticas y para la escisión de metástasis en caso de síndrome ruborizante del tumor carcinoide.
La resección de la porción principal de las metástasis hepáticas (procedimiento de reducción del tumor), ha dado lugar a mejoría sintomática significativa y reducción de las concentraciones del ácido hidroxiindolacético (5-HIAA) a lo normal. Estos cambios subjetivos y objetivos han persistido por varios años.
La ligadura de arterias y la embolización con control radiográfico han logrado resultados similares.
Con la infusión arterial hepática de Floxuridina (FUDR) y mitomicina C se obtiene mejoría sintomática y datos objetivos de reducción del tamaño de las metástasis hepáticas de carcinomas colorrectales. La infusión se lleva a cabo mediante la colocación percutánea del catéter. Ultimamente los pacientes han aceptado una bomba
recargable percutánea; se implanta en el tejido subcutáneo y se adhiere a un catéter que se coloca en la arteria hepática mediante una operación. Esto permite la infusión intra-arterial prolongada de agentes quimioterápicos.