Se originan en las zonas del tubo digestivo expuestas al ácido y a la pepsina, más comunmente en estómago y duodeno, también pueden producirse en esófago y en divertículo de Meckel con mucosa ectópica.
Se dice que se presentan en zonas de transición de mucosa o próximas a estas, es probable que las zonas de transición tengan menor resistencia al ácido y a la pepsina. Para que aparezca una úlcera se requiere la presencia de ácido y de pepsina en el estómago.
En pacientes como en quienes ingieren corticoides, el factor ulcerógeno es la disminución de la capacidad de resistir la acción corrosiva del ácido por parte de la mucosa gástrica. Esto llevará a la creación de una interfase entre las membranas de las células de la mucosa gástrica y los elementos corrosivos, que conduciría a la autodigestión y destrucción de la mucosa.
A pesar de que solo la mitad de los enfermos con úlcera de duodeno y ninguno de los de estómago tienen hipersecreción ácida, sabemos que la neutralización del ácido gástrico facilita la cicatrización de las úlceras.
Las úlceras duodenales son 4 veces más frecuentes que las gástricas y afectan más frecuentemente a los varones en una relación 2:1
La úlcera duodenal es rara antes de los 15 años, incidencia mayor de 25 a 55 años, máxima a los 40 años.
La úlcera gástrica se inicia entre los 40 y 55 años, incidencia máxima a los 50 años.
Cabe decir en ambos casos que existe un exceso de factor agresor (ácido y pepsina) para un grado determinado de resistencia de la mucosa.
Influyen: herencia, stress, salicilatos, antiinflamatorios, tabaco.
LESIONES AGUDAS DE LA MUCOSA GASTRICA
Lesiones generalmente erosivas, superficiales, que no sobrepasan la muscularis mucosae y caracterizadas por su tendencia a sangrar profusamente.
Reciben distintas denominaciones como: gastritis difusa hemorrágica, gastritis erosiva, exulceraciones múltiples y úlceras de stress.
En 1772, Hunter sugirió la posible relación entre traumatismos y lesiones agudas gástricas. Curling en 1842 describió úlceras duodenales agudas en pacientes con quemaduras extensas.
En 1932, Cushing relacionó traumatismos craneoencefálicos, o intervenciones neuroquirúrgicas con úlceras gástricas agudas y en 1936, Hans Selye demuestra en el síndrome general de adaptación, úlceras gastrointestinales hemorrágicas y las denomina úlceras por Stress. Son erosiones que no sobrepasan la muscularis mucosae y cuando se producen verdaderas úlceras, no se observan fenómenos inflamatorios periulcerosos.
Una característica común a todas estas lesiones es su restitución «ad integrum» al eliminar el agente causal.
SITUACIONES EN LAS QUE SE PRODUCEN ULCERAS DE STRESS
Traumatismos complejos
Quemaduras extensas
Intervenciones quirúrgicas
Insuficiencia respiratoria aguda
Insuficiencia renal
Insuficiencia circulatoria
Sepsis
Ictericia
Ingestión de fármacos:
- Aspirina
- AINE
- Corticoides
En estas situaciones se puede aceptar que existe una ruptura del equilibrio entre los factores de agresión y la barrera de defensa de la mucosa gástrica y duodenal.
Solo se ha demostrado hipersecreción en la úlcera de Cushing, mientras que en los cuadros por hipoperfusión o por drogas se reconoce una capacidad menor de la mucosa para la síntesis de su capa protectora y un aumento de la permeabilidad para la retrodifusión de hidrogeniones. Igual valor tiene el reflujo biliar sobre la alteración de la permeabilidad de la mucosa, por la acción detergente de las sales biliares.
En resumen, úlceras de stress: son ulceraciones agudas que se presentan después de intervenciones quirúrgicas, traumatismos y quemaduras, insuficiencia renal o cardíaca avanzada. Se tratan de ulceraciones únicas o múltiples, otras veces son de gran tamaño, se manifiestan por hematemesis y melena, pero pueden llegar a perforarse.
SECRECION GASTRICA
El estómago secreta a la luz gástrica iones, especialmente hidrógeno, cloro, sodio y potasio, factor intrínseco, pepsinogenos y moco.
El ácido clorhídrico y el factor intrínseco proceden de las células parietales (oxínticas) localizadas en el cuerpo y en el fundus.
Los pepsinógenos son secretados inactivos en el cuerpo y en el fundus por las células principales, así como por las células mucosas del cardias, cuerpo, antro, fundus y píloro.
En presencia de ácido, los pepsinógenos se convierten autocatalíticamente en pepsina.
El moco es producido por las células epiteliales superficiales y por las células mucosas de los cuellos glandulares de la mucosa gástrica. También se secretan inmunoglobulinas A y antígenos de grupo sanguíneo; también proteínas plasmáticas en pequeñas cantidades.
Las células parietales tendrían receptores para histamina, acetilcolina y gastrina.
El ion calcio participa en la secreción ácida gástrica, en hipocalcemia grave se produce aclorhidria.
Otros péptidos también actuan:
Péptido inhibidor vasoactivo
Péptido inhibidor gástrico
Somatostatina
Prostaglandinas
Encefalinas.
FASES DE LA SECRECION GASTRICA
Fase I o cefálica: estimulación vagal por visión de alimentos, olores o influencias emocionales.
Fase II o antral: se atribuye a la liberación de gastrina por el antro gástrico, por alteración en el pH, distensión de la mucosa, o por contacto de la mucosa antral con sustancias liberadoras de gastrina, tales como las peptonas.
Fase III o intestinal: Estímulos específicos actúan sobre el intestino ocasionando aumento de la secreción gástrica, extracto de carnes, agua y peptonas, mientras que los ácidos grasos y otras sustancias relacionadas actúan en forma inhibidora.
En estómago puede existir una secreción ácida disminuida, pero un factor de protección también disminuido por la gastritis, que también disminuye el número de células parietales, pero la lesión mucosa permite la retrodifusión de los iones.
Disminución de la resistencia mucosa
Gastritis, duodenitis; reflujo duodenogástrico: sales biliares, lisolecitinas, que por sus propiedades detergentes podrían lesionar la mucosa gástrica y favorecer la retrodifusión de iones.
Factores genéticos
Cerca del 40% de los pacientes con úlcera duodenal tenían al menos un familiar con ulcera péptica.
El 62% de los niños con úlceras pépticas, presentaban historia familiar con enfermedad ulcerosa.
La úlcera duodenal es más frecuente en personas del grupo sanguíneo 0, en el 50% de estos pacientes se detecta un incremento sérico del pepsinógeno I, que es transmitido en forma autosómica dominante.
Predisponen a la úlcera péptica, además:
Fenómenos psíquicos, que determinan una hipersecreción clorhidropéptica.
Hiperparatiroidismo
Síndrome de adenomas endócrinos múltiples.
Hipoxia, isquemia
Alcohol, café, drogas.
SINTOMAS
DOLOR
- CONTINUO
- COLICO
- EPIGASTRICO
Relación del dolor con la ingesta de alimentos
Inmediata:
Neoplasias gástricas
Litiasis biliar
Dolor de horario post prandial tardío: 1 o 2 hs después de comer, dolor a media mañana, al atardecer, nocturno.
En general calma con la ingesta, pero puede suceder que no calme, o aún que se exacerbe.
Dolor en abdomen superior, transversal, irradiado al dorso, puede ser pancreático, por penetración
Posiciones que calman su dolor:
- Boca abajo
- Sentado e inclinado hacia adelante
- Genupectoral
- Gatillo de fusil
Ritmo del dolor en el tiempo
El ulceroso padece dolor de 20 a 30 días, que calma por meses o años.
Ardor o pesadez 1 o 2 hs después de las comidas pueden hacer sospechar una úlcera gastroduodenal.
Acidez: Se averiguará si ingiere aspirina o pirazolónicos.
Pirosis: Proceso de distensión esofágica supra cardial, presente en esofagitis y en reflujo gastroesofágico.
Ardor Gástrico: En epigastrio: ver periodicidad, Relación con las comidas, tiene igual significado que el dolor en la úlcera.
Náuseas: Sensación síquica desagradable, percibida a nivel de faringe o epigastrio, acompañada de deseo de vomitar.
Vómitos: Acto reflejo por el cual se elimina activa y violentamente por la boca el contenido gástrico.
Cuando el vómito es de sangre se denomina hematemesis.
Ver horario del vómito:
Vómitos en ayunas, vómitos de la hipersecreción gástrica, Vómitos post-ingesta, vómitos que se producen varias horas después de comer en el síndrome pilórico.
Alivio de los síntomas por el vómito
Ulcus gastroduodenal, carcinoma, sindrome pilórico.
Hambre:
Sensación desagradable con deseo imperioso de ingerir alimentos, que a veces se acompaña de sensación epigástrica de vacuidad.
Gastralgoquemosis: El hambre dolorosa de los ulcerosos.
Perdida de peso
Hemorragia: Leve, menor del 10 % del volumen sanguíneo
Moderada, mayor que el 10 % y menor que el 20 % del volumen sanguíneo
Severa, mayor que el 20 % del volumen sanguíneo.
Palidez, taquicardia, hipotensión variable por los mecanismos compensadores, hipotermia de la piel y sudoración fría en el shock.
La investigación de melena, se puede hacer con agua oxigenada, se evidencia el burbujeo por la liberación de oxígeno, por acción de la peroxidasa. Diferencia a la melena de otras causas que pueden provocar heces oscuras. La melena que también tiene sangre roja, se denomina hematokesia y en general está producida por un tránsito intestinal acelerado que puede acompañar a la hemorragia, o por el excesivo volumen de esta.
La P.V.C. Es un dato semiológico de gran valor. V.N. 8-12 cm de H2O
LABORATORIO
El Hematocrito desciende lentamente, pues recién a las 6 Hs. comienza la hemodilución y se estabiliza alrededor de las 36 Hs.
Leucocitosis de aparición precoz.
Reticulocitosis : también persiste aún 15 días después de la hemorragia, si persiste más, es que la hemorragia se prolonga.
Investigación de melena con agua oxigenada.
Investigación de sangre oculta en heces mediante la prueba del guayaco u Ortholidina (Hematest).
Uremia en ascenso
Hiperbilirrubinemia de hasta 2 mg %, puede observarse luego de una hemorragia digestiva.
Oliguria en los cuadros de hemorragia digestiva aguda grave
51Cr. Permite valorar el volumen total y el volumen plasmático, en la práctica es de escasa aplicación y no sirve en caso de shock pues daría resultado falso desde el punto de vista hemodinámico.
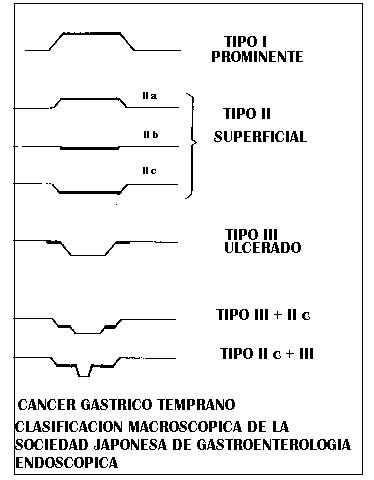
ULCUS GASTRICO
La localización más frecuente es en la pequeña curvatura del estómago o en sus proximidades (90 % de los casos)
Dolor epigástrico que aparece de 1 a 3 Hs. después de la ingesta de las comidas y calma con la ingestión de alimentos o alcalinos, dura de 15 días a un mes y calma por 15 días meses o años.
Puede irradiarse en distintas direcciones:
Cuando la úlcera está próxima al cardias, puede presentarse opresión precordial, dolor en el pecho y a veces disfagia.
Ardor con el mismo ritmo horario.
Pesadez gástrica postprandial.
Vómitos que alivian el dolor 1 a 3 hs. después de las comidas
Náuseas.
Anemia por pequeñas hemorragias ocultas.
Frecuencia: igual en ambos sexos
Cuando la úlcera afecta solo al epitelio sin pasar más alla de la muscularis mucosae se denomina erosión, pueden ser asintomáticas, solo exteriorizarse por pérdidas de sangre y curar sin dejar cicatriz.
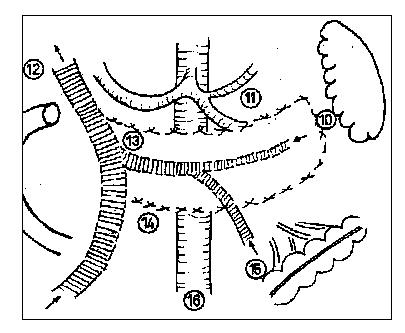
Localización de la úlcera gástrica
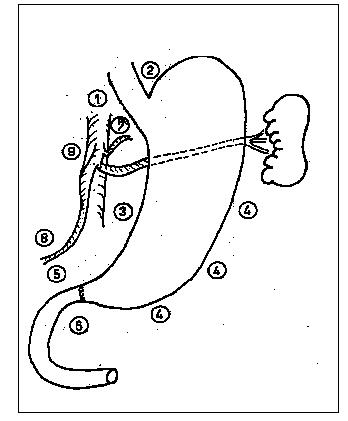
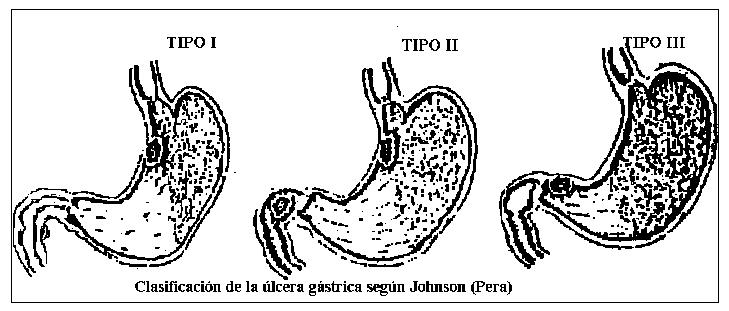
La localización de la úlcera gástrica y su asociación con úlcera duodenal o pilórica, determina desde un punto de vista fisiopatológico la siguiente clasificación propuesta por Johnson:
Tipo I: Ulcera gástrica situada en la curvatura menor, a nivel de la incisura angularis o por encima, que se acompaña con valores normales o bajos de ácido clorhídrico.
Tipo II: Ulcera gástrica asociada a ulcera duodenal.
Tipo III: Ulcera gástrica situada por debajo de la incisura angularis, en las proximidades del píloro.
Los tipos II y III se acompañan de hipersecreción y por lo tanto se comportan como úlceras duodenales.
EXAMEN DEL ENFERMO
Ligero dolor sobre el vientre superior del recto anterior del abdomen, a la palpación, generalmente a la derecha, a veces ligera defensa.
Dolor en epigastrio a la presión.
ANATOMIA PATOLOGICA, MICROSCOPICA
La úlcera gastroduodenal presenta de la superficie a la profundidad, las siguientes capas:
1) Exudado fibrinopurulento
2) Necrosis
3) Tejido de granulación.
4) Zona fibroesclerosa con la capa muscular interrumpida y fusionada en los bordes con la muscularis mucosae.
Existen lesiones típicas en el fondo y márgenes ulcerosos de perineuritis, endoarteritis y tromboflebitis.
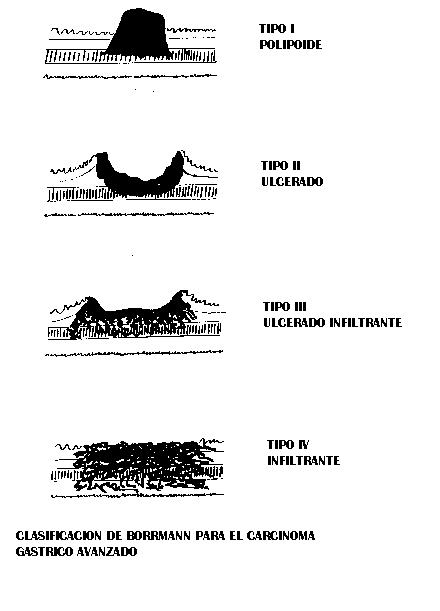
COMPLICACIONES MAS COMUNES: Hematemesis y melena. La estenosis pilórica y la perforación son mucho menos frecuentes. Ulceras con degeneración neoplásica, son en realidad cánceres ulcerados.
DIAGNOSTICO POR METODOS COMPLEMENTARIOS RADIOLOGIA
Signos directos:
Nicho
- imagen diverticular
- imagen suspendida
Valla ulcerosa por el edema
Pliegues mucosos convergentes, el más próximo a la ulcera, a la base del nicho, pliegue de Hampton.
Signos indirectos:
Alteraciones del peristaltismo:
- Falta de onda a nivel de la lesión.
- Signo del cerrojo de Fraenkel, más evidente en neoplasias
Deformaciones gástricas por retracción cicatrizal
Estómago en reloj de arena
Enrrollamiento: Estómago en caracol
Hipersecreción gástrica.
Nicho de Haudeck: Tiene tres niveles desde el punto de vista radiológico, el inferior corresponde al bario (contraste radiográfico); el medio, corresponde al líquido gástrico
y el superior al aire.
Desde el punto de vista morfológico: hay tres tipos de nicho
A) Ulceras simples: De bordes poco marcados
B) Ulceras callosas: Bordes muy netos con gran valla periulcerosa, casi siempre acompañadas de un gran espasmo oponente.
C) Ulcera penetrante: Es muy profunda origina una cavidad fuera del estómago, cuyas paredes están formadas por los órganos vecinos.
NICHOS ULCEROSOS PROBABLEMENTE NEOPLASICOS
Nicho encastrado: Aparece como una imagen de suma dentro de una imagen de defecto. Pliegues interrumpidos, irregulares, tortuosos en el cáncer.
Nicho plano.
Nicho triangular de base ancha.
Prueba terapéutica: Evolución tras treinta días de tratamiento.
ENDOSCOPIA
Es el método complementario por excelencia para el diagnóstico y control, teniendo también aplicaciones terapéuticas en el tratamiento de las hemorragias digestivas agudas por úlceras gastroduodenales.
Desde el enfoque diagnóstico, permiten la visualización directa de la lesión, la biopsia que podrá certificar benignidad diferenciándola del carcinoma; permiten además hacer un control evolutivo con estudios periódicos fidedignos.
En algunos casos no se puede realizar tomas directas de las lesiones para biopsia, pero la endoscopía permite realizar tomas de material de cepillado o lavado gástrico para estudios de citología.
En los últimos años se le ha dado mucha importancia a la infección de la mucosa gástrica por Helicobacter Pylori, la toma de material para cultivo de las lesiones que pueden estar infectadas por este germen, se hacen preferentemente por endoscopía.
Recientemente Riemann J.F. informó sobre el uso de sondas de Ecodoppler endoscópicas que permiten determinar si una úlcera tiene o no flujo sanguíneo en su base.
Clasificó a las lesiones en negativas y positivas, observando resangrado solo en las positivas.
ULCERA DE DUODENO
El bulbo duodenal es el lugar donde más frecuentemente se localizan las úlceras. Las úlceras de duodeno son más frecuentes en personas jóvenes y predominan en el sexo masculino, relación 2 : 1.
Se acompaña de hiperclorhidria con valores altos y su recidiva está en Relación con los cambios de estación: otoño y primavera.
Su complicación más frecuente es la hemorragia, luego la perforación y el síndrome pilórico; pueden ser asintomáticas y su primera manifestación puede ser una complicación.
El examen del abdomen revela aumento del tono del recto derecho, dolor, epigastralgia y en ocasiones hiperestesia.
RADIOLOGIA
En ocasiones solo se ve por radioscopía la deformidad ulcerosa y la radiografía en OAD u OAI puede revelar en el 85% de los casos el nicho.
La mayoría de las veces se ubica en cara posterior, se ven nichos, valla ulcerosa, pliegues, espasmos oponentes y retracciones cicatrizales.
IMAGENES DEL DUODENO DEFORMADO POR LA ULCERA
Imagen de Akerlund:
Imagen de trebol, etc.
Seudodivertículos.
Las indicaciones para el tratamiento quirúrgico de la úlcera duodenal continúan siendo las 4 clásicas: obstrucción, perforación, hemorragia e intratabilidad.
A veces la obstrucción puede estar dada por el edema, pudiendo intentarse un tratamiento conservador con intubación nasogástrica, alcalinos y anti H2, o inhibidores de la bomba de H+, si el cuadro no cede, se realizará cirugía de resección y anastomosis, o piloroplastia más vagotomía.
Perforación: Cierre simple.
Hemorragia: Sutura del vaso sangrante por gastroduodenotomía
Vagotomía y piloroplastia, más sutura del vaso sangrante
Gastrectomía parcial
Antrectomía y vagotomía.
Intratabilidad: depende del médico de la dosis y del paciente.
QUIMISMO GASTRICO: Valores normales de gastrina en suero por radioinmuno-ensayo de: 20 a 200 pg./ml., entre 200 y l000 pensar en Zollinger Ellison.
Determinaciones sanguíneas
Gastrina por encima de los 600 pg/ml: Z.E.
Entre 110 y 600 picogramos/ ml. puede ser úlcera duodenal o Z.E.
Anemia perniciosa tambien lo eleva
Prueba de la secretina produce un aumento de 110 pg/ ml o de un 100% o más en el Z.E.
La secreción gástrica de ácido puede medirse en condiciones basales, en condiciones de máxima estimulación y en respuesta a estímulos habituales, como la ingesta.
BAO Basic Acid Output: ácido segregado en ausencia de todo estímulo.
2 – 2,5 – 5 meq. o m mol en 1 hora: normal
5 m mol. o > indica úlcera duodenal
< 2 m mol hora: úlcera gástrica o gastritis crónica atrófica.
20 m mol. hora o >: Zollinger Ellison.
MAO Maxim Acid Output
Estimulación con histamina o Histalog o pentagastrina
40 mg./Kg de fosfato de histamina.
6 mg./Kg de pentagastrina.
0 m mol o m eq. hora: Aclorhidria verdadera, gastritis o cáncer gástrico
1 a 20 m mol o m eq.: normal o úlcera gástrica.
20 a 35 m mol: úlcera duodenal
35 a 60 m mol: úlcera duodenal o Zollinger Ellison.
> 60: Zollinger Ellison
PAO Peak of acid output:
Es el valor correspondiente a la mitad de la suma de 2 mediciones máximas sucesivas de la secreción producida con histamina, histalog o pentagastrina
La alteración de la barrera mucosa favorece la retrodifusión del ion hidrógeno.
La úlcera gástrica tiene las mismas indicaciones quirúrgicas que la duodenal: Hemorragia, perforación, obstrucción e intratabilidad.
La indicación quirúrgica más importante de la úlcera gástrica es la sospecha de malignidad
Criterios de malignidad:
Aclorhidria post histamínica.
Evidencia radiológica: Desaparición de los pliegues, nodularidad, aparición de una masa
Gastroscopía con biopsia
Pruebas terapéuticas
Tratamiento:
-Gastrectomía subtotal ===> control de la secreción gástrica.
-Gastrectomía total en el Zollinger Ellison.
El componente de los alimentos que más estimula la secreción de ácido es el proteico, las proteínas digeridas, péptidos, peptonas, aminoácidos, ejercen un efecto poderoso, actúan por liberación del heptadecapéptido de gastrina G17.
Si desciende el pH a menos de 2,5, se disminuye la liberación de gastrina, por probable mecanismo neuronal.
La falta de ácido favorece la increción de la hormona.
La reducción de la acidez gástrica, anemia perniciosa, Vagotomía, puede llevar a una hipergastrinemia basal.
Anormalidades de la secreción gástrica
Ulcera duodenal: PAO, BAO y relación BAO/PAO aumentadas Síndrome de Zollinger Ellison (gastrinoma) MEA I: BAO aumentada a 15 m mol/hora, puede llegar a 80 o 100 m mol/H.
También en el síndrome del antro retenido, por tener células G en antros post-gastrectomía que al carecer de freno ácido siguen produciendo gastrina.
El hiperparatiroidismo puede acompañarse de aumento de la secreción ácida y ulceración péptica, en ocasiones se asocia a gastrinoma y a MEA I
Disminución de la secreción gástrica
Gastritis atrófica, aclorhidria histamino resistente que cursan con hipergastrinemia
Otras causas: Gastrectomía parcial, Vagotomía, tumores productores de péptido intestinal vasoactivo, o somatostatinoma.
Algunas novedades en el diagnóstico de la úlcera gastroduodenal
Laboratorio
En los últimos años se ha dado mucha importancia a la infección de la mucosa gástrica y duodenal por Helicobacter Pylori.
Un aporte importante para la detección del H.Py. y su colonización antrobulbar, superior al 90 % en los pacientes con ulcera duodenal, siendo un factor determinante en el ritmo de la recidiva ulcerosa; es la evaluación de los anticuerpos séricos «Citotoxina asociada al gen A», marcador de las cepas más virulentas y ulcogénicas, Zhou y cols., señalan que la seropositividad de Cag A del H.Py. en úlceras duodenales no difiere con la de pacientes afectados de gastritis en la población china.
En New Jersey, Samanta y cols. estudian la adherencia del H.Py y dicen que esta adherencia a las células epiteliales es un determinante de su virulencia y está ligada al grupo sanguíneo Lewis b, que forma parte de los antígenos del grupo sanguíneo 0 y la adherencia del H. Py es inhibida por los Ac. Anti Lewis b; esto está avalado en la clínica por la alta incidencia de la úlcera duodenal en pacientes del grupo 0.
Por otra parte Fujinara y cols. de Osaka, Japón encuentran que la TOXINA DEL HELICOBACTER PYLORI, EN UNA DOSIS QUE NO ALTERA LA VIABILIDAD CELULAR, INHIBE EN FORMA ESPECIFICA Y SIGNIFICATIVA LA AFINIDAD DEL FACTOR DE CRECIMIENTO EPIDERMOIDEO (FCE), DISMINUYENDO SU APTITUD DE REPARACION Y PROLIFERACION.
Dado que la curación requiere dicha actividad celular, la interferencia de la toxina del H.Py retarda el proceso de curación.
TRATAMIENTO
Anticolinérgicos
Antiácidos
Anti H2: cimetidina, ranitidina, famotidina
Inhibidores de la bomba de intercambio de hidrogeniones: Omeprazol, Lanzoprazol, Pantoprazol.
Actualmente se asocia el uso de antibióticos tales como amoxicilina o claritromicina asociados a Inhibidores de la Bomba de Protones, para el tratamiento de las úlceras gastroduodenales en las que se detecta o sospecha la infección por Helicobacter Pylori.
Dieta
INDICACIONES QUIRURGICAS
Gatrectomía subtotal
Gastrectomía total
Vagotomía troncular y antrectomía
Vagotomía troncular y piloroplastia
Vagotomía selectiva y piloroplastia: conserva ramas celíacas y hepáticas
Vagotomía superselectiva: Conserva ramas celíacas, hepáticas y antrales.